Casus A
De heer A (50 jaar) heeft sinds dertien jaar diabetes mellitus type 2. Ondanks pijnmedicatie geeft hij zijn neuropathische pijnklachten aan handen en voeten een pijnscore van 6-7 op de NRS (gescoord met de Numeric pain Rating Scale). Zijn pijnmedicatie bestaat uit tweemaal daags pregabaline 300 mg, eenmaal daags venlafaxine 187,5 mg, tweemaal daags naproxen 500 mg, driemaal daags paracetamol 1000 mg en een fentanylpleister 75 μg om de twee dagen. Ophogen van de medicatie geeft bijwerkingen of helpt niet. Amitryptilinetabletten hebben een sterk sederend effect. Bij wijze van experiment start de patiënt met amitriptylinecrème 10% eenmaal daags. De pijnklachten verminderen hiermee naar NRS-score 3-4.
Casus B
Mevrouw B (58 jaar) heeft 25 jaar diabetes mellitus type 2. Ze heeft neuropathische pijnklachten aan de onderkant van haar beenstomp. De al langere tijd bestaande pijnlijke diabetische polyneuropathie (PDNP) wordt daar verergerd door een subcutaan neuroom. Vanwege haar hart- en nierfalen is de keuze in orale pijnmedicatie beperkt. Een TENS-behandeling had geen effect. Een medepatiënt in het revalidatiecentrum wees haar op ketaminecrème 10%. Eenmaal daags smeren verminderde de pijn, maar nadat ze was gestopt kwam de pijn sterker terug. Na twee jaar nam de pijn door de groei van het neuroom weer toe.
Diabetische neuropathie
Bij perifere neuropathie werken de perifere zenuwuiteinden niet goed meer. Dat kan leiden tot krachtsverlies, verminderd gevoel, maar ook tot verkeerde sensore waarneming met klachten als tintelingen, prikkelingen, een koud of branderig gevoel en pijn bij aanraking.123 Volgens een recent Nederlands onderzoek is de incidentie van polyneuropathie bij personen boven de 18 jaar 77 per 100.000 persoonsjaren (95%-BI 71,1 tot 82,8) en boven de 40 jaar 31,6 (95%-BI 27,0 tot 36,3).4 In Nederland komt polyneuropathie het meest voor als complicatie bij diabetes (32%). Andere aandoeningen waarbij polyneuropathie voorkomt zijn cryptogene axonale polyneuropathie (26%), toxische polyneuropathie (14%) en immuungemedieerde polyneuropathie (9%).5 In de literatuur over polyneuropathie varieert de prevalentie bij diabetespatiënten van 1 tot 20%.6 Polyneuropathie is een van de meest voorkomende complicaties van diabetes.7 Een kwart van de diabetespatiënten met PDNP heeft ernstige pijn die gepaard gaat met depressie, angst, minder slapen, beperkingen in mobiliteit en sociale isolatie.8 De risicofactoren voor het krijgen van PDNP kennen we niet. De duur van de diabetes, een slechte glucoseregulatie, albuminurie en obesitas hangen samen met het krijgen van diabetische neuropathie.4
Behandeling van pijnlijke neuropathie
De richtlijn Neuropathie (2005) en de NHG-Standaard Pijn (2018) adviseren voor de behandeling van algemene neuropathische pijn antidepressiva, anti-epileptica en opioïden (inclusief tramadol) als orale middelen, en capsaïcinecrème en lidocaïne 5% als lokale middelen.15 De werkzaamheid en het optreden van bijwerkingen van deze middelen verschillen sterk per individu. De keuze van de behandeling hangt af van mogelijke bijwerkingen en bestaande contra-indicaties. Beide richtlijnen adviseren het tricyclische antidepressivum amitriptyline als eerste keus. Bij oudere patiënten is dat nortriptyline. Als de keuze op een anti-epilepticum valt gaat de voorkeur uit naar gabapentine.5 Voor PDNP is er een aparte richtlijn (2017).6 Op basis van de onderzochte literatuur geeft deze richtlijn de voorkeur aan de SNRI’s duloxetine en venlafaxine.De tweede keus is een TCA (amitriptyline of nortriptyline) of anti-epilepticum (gabapentine of pregabaline). Bij onvoldoende effect van de eerste twee stappen adviseert de richtlijn carbamazepine of capsaïcine (pleister 8% of crème 0,075%).6 Een niet-medicamenteuze optie is TENS of een neurostimulator. Een goede glucoseregulatie kan bijdragen aan verbetering van de klachten.6
Amitriptyline en ketamine hebben alleen een plek als reguliere behandelopties geen soelaas bieden
In de beide casussen worden twee verschillende lokale middelen gebruikt. In casus A heeft de patiënt ondanks orale en niet-medicamenteuze behandeling nog steeds veel klachten. Vanwege bijwerkingen en intoleranties zijn er geen andere orale mogelijkheden. Een lidocaïnepleister op de vingers vindt de patiënt ongemakkelijk. Capsaïcinecrème op de vingers is onpraktisch omdat de patiënt het viermaal daags moet gebruiken en daarbij de kans bestaat dat de crème in zijn ogen of neus terechtkomt. Bij wijze van experiment is de patiënt gestart met amitriptylinecrème 10%. In casus B is de patiënte op eigen verzoek met ketaminecrème 10% begonnen. Haar uitgebreide comorbiditeit beperkte de mogelijkheden van orale medicatie.
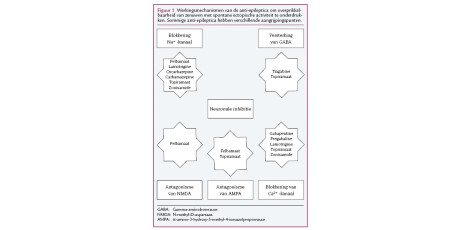
Werkingsmechanisme van ketamine en amitriptyline
Ketamine en amitriptyline worden al toegepast bij de behandeling van (neuropathische) pijn. Het werkingsmechanisme van de orale vorm is bekend, terwijl we over het werkingsmechanisme bij lokale toepassing veel minder weten. Amitriptyline werkt waarschijnlijk via verschillende mechanismen. Het remt de heropname van noradrenaline en serotonine, wat leidt tot een verminderde zenuwactiviteit. Daarnaast blokkeert amitriptyline de instroom van Na+ en Ca2+ in de ionkanalen, waardoor de zenuwactiviteit vermindert. Amitriptyline werkt ook via methyl-D-aspartaat (NMDA)-antagonisme, maar dat effect lijkt klein.910 Ketamine antagoneert ook de NMDA-receptor.11 Onder invloed van glutamaat zorgen NMDA-receptoren voor ectopische activiteit van de zenuwvezels, wat zich uit in hyperalgesie en allodynie.1011 Remming van de NMDA-receptor onderbreekt dit effect.
Effectiviteit
Een systematische review uit 2015 over de lokale toepassing van amitriptyline includeerde vijf gerandomiseerde geblindeerde onderzoeken, twee open-labelonderzoeken en vijf casusbeschrijvingen.12 Het aantal geïncludeerde patiënten varieerde van 20 tot 462. De doseringen van amitriptylinecrème lagen tussen de 1 en 5%, al dan niet gecombineerd met ketamine (1 tot 3%). In één onderzoek werd tevens baclofen toegevoegd aan de combinatie amitriptyline/ketamine. Bij geen enkel onderzoek was sprake van een significante vermindering van pijnscores ten opzichte van placebo. Eén onderzoek liet een niet-significante verbetering zien op de sensorische pijnklachten (p = 0,053).13 Uit de casusbeschrijvingen bleek dat lokale toepassing van hogere doseringen amitriptyline (5% tot 10%) een gunstig effect had. In de onderzoeken hadden de middelen niet meer bijwerkingen dan de placebo’s. De meest gemelde bijwerking is huidirritatie. Twee casusbeschrijvingen meldden aanwijzingen voor systemische opname van de crème, die mogelijk tot systemische bijwerkingen leidden.
Van amitriptyline- en ketaminecrème zijn geen geregistreerde handelsproducten beschikbaar
We vonden twee kleine onderzoeken naar de lokale toepassing van monotherapie met ketamine. Het ene betrof een dubbelblind cross-overonderzoek uit 2009 onder 20 patiënten met het complex regionaal pijnsyndroom.14 Behandeling bestond uit een ketamine 10% of een placebocrème. De behandeling leidde tot een significante vermindering van de allodynie en hyperalgesie. Het tweede was een klein gecontroleerd gerandomiseerd onderzoek onder 17 patiënten met diabetische neuropathie dat geen effect van een behandeling met 5% ketamine vond.15 In een open-labelonderzoek onder vijf patiënten met neuropathische pijn zorgde behandeling met ketamine 10% voor een afname van de pijn met 15 tot 63%.16
Beschikbaarheid en vergoeding
Van amitriptyline- en ketaminecrème zijn geen geregistreerde handelsproducten beschikbaar, en deze moeten dus magistraal bereid worden. Geen van beide crèmes worden vergoed. Voor een langer durende behandeling kan de patiënt een machtiging voor vergoeding aanvragen bij de zorgverzekeraar. Niet alle verzekeraars vergoeden lokale toepassing van dergelijke middelen.
Tevreden patiënten
We hebben twee complexe diabetespatiënten besproken, die alle twee langzaam progressieve neuropathische pijnklachten hebben, op basis van pijnlijke diabetische polyneuropathie. Bij patiënt B wordt dat gecompliceerd door een subcutaan neuroom. Bij beiden neemt de neuropathische pijn met orale medicatie onvoldoende af. In casus A geeft lokale behandeling met amitriptyline al maanden voldoende pijnvermindering. In casus B was de pijn gedurende twee jaar met lokale ketamine onder controle.
Lokale toepassing van amitriptyline en ketamine leidde in onze praktijk tot twee tevreden patiënten. In de gevonden onderzoeken is de effectiviteit van zowel amitriptyline als ketamine onvoldoende aangetoond in wetenschappelijk onderzoek van voldoende kwaliteit. De twee kleine onderzoeken met ketamine 10% tonen wel een positief resultaat, maar zijn zeer klein van opzet. Wij denken dat deze middelen alleen een plek hebben als noodgreep wanneer alle reguliere orale behandelopties onvoldoende soelaas bieden.
Reacties (1)
Interessant en relevant artikel!
Volgens mij is de informatie onder het kopje beschikbaarheid en
vergoeding echter niet volledig en niet geheel juist.
Ik heb mij een poosje geleden ook verdiept in de pijnstillende cremes voor neuropathische klachten.
Op internet is er alleen rommelige informatie over te vinden op bv
neuropathie.nu en stopdepijn.com. Maar wel zijn er tegenwoordig enkele pijnpoli's die ze voorschrijven (oa Hoorn)
Er is minstens 1 apotheek in nederland die op aanvraag allerlei neuropathischepijn-modulerende cremes maakt en opstuurt door het hele land naar de patient: de Service apotheek Woerden,al staat er op hun site geen informatie hierover. Maar ik heb daar diverse malen cremes besteld voor patienten.
Ergens op internet vond ik destijds een receptformulier, wat je kunt gebruiken om de cremes bij hen aan te vragen, zullen ze desgevraagd ook zeker toezenden.
De cremes worden wisselend vergoed, sommige verzekeringen vergoeden wel, sommigen alleen na aanvraag voor machtiging door patient, sommigen helemaal niet.
(wat u schrijft dat ketaminecreme niet vergoed wordt klopt dus niet
helemaal, bv Zilveren Kruis en Ditzo vergoedden het vorig jaar gewoon)
De apotheek heeft daarom sinds dit jaar ingesteld, dat patienten altijd zelf de rekening krijgen. (Men stuurt in principe altijd 2 tubes van 30 gram op, en die kosten toch gauw 100 euro)
Het is dus verstandig als patienten altijd eerst bij hun verzekering
naar de vergoeding vragen en of een machtiging nodig is.
Het zou mooi zijn, als deze informatie beter verspreid zou worden!
De cremes zijn per slot van rekening een aantrekkelijke optie met weinig bijwerkingen, die voor de lastig te behandelen neuropathische pijnen soms een uitkomst
bieden......
Saskia Boidin, huisarts te Amsterdam
- Login om te reageren