Samenvatting
Smits H, Knuistingh Neven A, Nelissen RGHH. Een vertraagde presentatie. Huisarts Wet 2008;51(10):505-7. Het klinisch beeld van het compartimentsyndroom van het onderbeen is klassiek: acuut na een relevant trauma ontstaat een heftige, progressieve pijn. Een dermatofasciotomie is dan snel noodzakelijk. De gevolgen kunnen bij te late ontdekking desastreus zijn. Dat het syndroom ook na een aantal dagen na het trauma op kan optreden, is minder bekend. Alertheid blijft geboden. Chirurgische interventie is de enige oplossing.
Inleiding
Het compartimentsyndroom of logesyndroom is voor de meeste artsen geen onbekende diagnose. Het roept een beeld op van nare onderbeenfracturen, patiënten in ziekenhuisbedden met externe fixateurs en grote, gapende wonden van enkel tot knie die zijn ontstaan na chirurgisch ingrijpen om het been te redden. In de casus laten we zien dat het compartimentsyndroom niet alleen het gevolg is van ernstige trauma’s, maar ook andere verschijningsvormen kan aannemen. De incidentie wordt geschat op 1 per 100.000.
Casus
Een 46-jarige man komt ’s morgens op het inloopspreekuur langs met een pijnlijk scheenbeen. De voorgeschiedenis vermeldt supraventriculaire tachycardie, hypercholesterolemie, maagklachten en adipositas (BMI > 30). Daarnaast heeft hij een allergie voor tetracyclines, tinea pedis en had hij ooit een conjunctivitis aan het linkeroog. Als medicatie gebruikte hij pravastatine, bisoprolol en pantoprazol. De man is huismeester van beroep en heeft de dag vóór het spreekuurbezoek tijdens onderhoudswerkzaamheden een losschietende metalen pijp hard tegen het rechter scheenbeen gekregen. Hij had de plek meteen gekoeld met ijs, maar desondanks was er al snel een fors hematoom op het scheenbeen ontstaan. Inmiddels is deze zwelling enigszins geslonken en kan hij er normaal mee lopen. De patiënt geeft aan een normaal gevoel in de voet te hebben en heeft ook geen pijn buiten de zwelling. Bij lichamelijk onderzoek heeft hij een grote zwelling frontaal, midtibiaal. De zwelling is warm en erg pijnlijk, maar niet rood. De perifere sensibiliteit is intact en de perifere pulsaties zijn goed palpabel en gelijk aan de pulsaties links. Met de diagnose ‘contusie scheenbeen’ (ICPC-code L81) stelt de huisarts de patiënt gerust. Hij gaat naar huis met het advies om rust te nemen, het been hoog te houden en adequate pijnstilling te gebruiken in de vorm van paracetamol. De huisarts verzoekt hem terug te komen als de pijn zich verspreidt, vooral naar perifeer, en bij gevoelsvermindering in de voet. Eén week later komt de patiënt weer op het spreekuur omdat de pijn aanhoudt en de rechtervoet pijn doet. Bovendien is er sinds de voorgaande dag een verminderd gevoel in de voet. Bij lichamelijk onderzoek blijkt dat er nog altijd een flinke zwelling midtibiaal is met een fors uitgezakt hematoom en duidelijk verminderde sensibiliteit van de huid op de voetrug. De arteria dorsalis pedis is rechts zwakker palpabel dan links. De huisarts stuurt de patiënt na overleg met de dienstdoende chirurg door om een compartimentsyndroom uit te sluiten of te behandelen. Ook de neuroloog wordt om een oordeel gevraagd. Deze stelt vast dat er sprake is van sensibiliteitsstoornissen in het gebied van de n. peroneus profundus en superficialis. Ook de n. saphenus vertoont enige afwijkingen. De neuroloog neemt geen motorische afwijkingen waar en de peesreflexen lijken hem intact. De conclusie van de neuroloog luidt: ‘Trauma met een doof gevoel in de voet, passend bij een compartimentsyndroom rechts van de m. tibialis anterior loge’. Hierop verricht de chirurg een fasciotomie onder spinaal anesthesie. Vier dagen na de procedure is er nog wat sensibiliteitsverlies aan de mediale voetrand. De patiënt gaat uiteindelijk op de veertiende dag na opname naar huis. Hij kan op dat moment alleen met een stok lopen. Vier maanden later komt de patiënt op poliklinische controle bij de neuroloog en blijkt dat de kracht en functie van de voet normaal zijn. De sensibiliteit is vrijwel geheel hersteld, maar de mediale voetrand (n. saphenus) blijft minder gevoelig. Ook is de rechtervoet altijd kouder dan de linker.
Beschouwing
Richard von Volkmann gaf in 1881 de eerste beschrijving van het compartimentsyndroom.12 Hij beschreef de contractuurvorming die na traumata van verschillende ledematen optrad. In 1926 toonde Jepsen voor het eerst aan dat intracompartimentele drukverhoging ischemie kan veroorzaken.13 In 1976 definieerde Mubarak het compartimentsyndroom als volgt (vrij vertaald): ‘Het compartimentsyndroom ontstaat als er sprake is van een abnormale toename van weefseldruk in een afgesloten (osseo-)fasciale ruimte, hetgeen leidt tot belemmering van de weefselperfusie in die afgesloten ruimte’.4
Anatomie
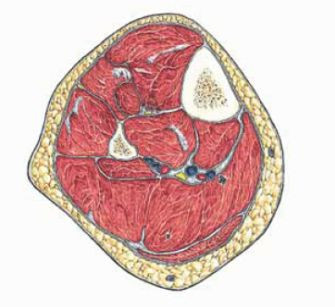
In het onderbeen bevinden zich vier spiercompartimenten (zie figuur).5-7 Ten eerste het anterior compartiment, waarin zich de m. tibialis anterior, m. extensor hallucis longus en m. extensor digitorum longus bevinden. Een parese leidt tot een klapvoet. In het laterale compartiment vindt men de m. peroneus longus en m. peroneus brevis. Parese leidt tot verminderde pronatie en verzwakking van voetheffing. Het derde spiercompartiment is het oppervlakkige posterior compartiment, met daarin de m. soleus en m. gastrocnemius. Parese leidt hier tot een verzwakking van de plantairflexie van de voet. In het diepe posterior compartiment ten slotte treft men de m. tibialis posterior, de m. flexor digitorum longus en de m. flexor hallucis longus aan. Dorsaalflexie van de tenen zal de pijn verergeren.
Pathofysiologie
Wanneer de weefseldruk in deze compartimenten stijgt, kan dat de normale microcirculatie van de weefsels zodanig belemmeren dat de oxygenatie van het weefsel in het geding komt. Uiteindelijk zal dit tot necrose leiden. Er zijn verschillende mogelijke oorzaken voor de stijging van de intracompartimentele druk:
- toename van de inhoud van het compartiment;
- restrictie van het compartiment van buitenaf, zodat er een afvloedprobleem ontstaat; daardoor neemt de druk in het compartiment toe.378
Toename van de inhoud zien we bijvoorbeeld door oedeem of bloedingen, maar heeft men ook beschreven als gevolg van gebruik van anabole steroïden.9 Restrictie zien we bij te strakke verbanden of gips, bij langdurig continueren van een verkeerde houding (bijvoorbeeld bij geïntoxiceerde patiënten en bij lange operaties), na het sluiten van fasciedefecten en bij circulaire brandwonden.27101112
Klinisch beeld
Het compartimentsyndroom kenmerkt zich door de volgende symptomen:23478
- pijn die buiten proportie lijkt in verhouding tot het ondergane letsel;
- pijn bij passieve rek op de spieren in het aangedane compartiment;
- paresthesieën, afhankelijk van welk compartiment en dus welke zenuw is aangedaan;
- parese of paralyse, eveneens afhankelijk van welk compartiment en dus welke spier is aangedaan;
- aanwezigheid van perifere pulsaties; de druk in de compartimenten zal zelden zo hoog oplopen dat de grote arteriën gecomprimeerd worden – is dit wel het geval, dan is dit een zeer ongunstig teken;
- hoge druk (pressure) bij palpatie van het aangedane compartiment; het compartiment voelt aan als ‘een stuk hout’;
- bleekheid (pallor), maar er zijn ook beschrijvingen van een erytheem (pink) van de huid over het compartiment.
De relevante verschijnselen beginnen met de letter ‘p’, wat een hulpmiddel kan zijn in de diagnostische overwegingen. Van deze verschijnselen is disproportionele pijn meestal het eerst aanwezig en het meest in het oog springend.38
Traumatisch en inspanningsgebonden compartimentsyndroom
Het traumatisch compartimentsyndroom is vrijwel altijd een acuut probleem. Een enkele keer is het echter pas na verloop van twee tot vier dagen na het uitlokkend trauma klinisch duidelijk dat er sprake is van dit syndroom.1113 Het traumatisch compartimentsyndroom kan worden veroorzaakt door crushletsel, fracturen, acute vasculaire schade met bloedingen, compressie door gips, verbanden of bij langdurige compressie door langdurig in één houding liggen, zoals bij operaties of als patiënten onder invloed zijn van verdovende middelen, en bij strangulatie door tourniquets of circulaire brandwonden.24714 Het inspanningsgebonden compartimentsyndroom komt zowel chronisch als acuut voor. De chronische variant kenmerkt zich door de typische verschijnselen die optreden bij inspanning (bijvoorbeeld bij het basketballen, voetballen, rugbyen, schaatsen, paardrijden), die iedere keer bij ongeveer dezelfde mate van inspanning optreden.11115161718
Diagnostiek
Het compartimentsyndroom is een klinische diagnose en vraagt grote alertheid van de huisarts. Spoed is geboden: er is niet veel tijd voor aanvullende diagnostiek. Bij patiënten met buitenproportionele, progressieve pijn moet men ook aan het compartimentsyndroom denken. Als men bovendien pijn bij passieve rek en vooral sensibiliteitsafwijkingen vindt, moet men de patiënt onmiddellijk doorsturen voor behandeling. In het kader van de differentiële diagnose kan men denken aan arteriële embolie, diep veneuze trombose, entrapmentneuropathie, hernia nuclei pulposi, spierscheuringen of spierherniatie. Men kan een compartimentsyndroom objectief vaststellen door de druk in het aangedane compartiment direct te meten.19 Dat kan op verschillende manieren. De bekendste, eenvoudigste en meest toegepaste manier is meting door injectie van fysiologisch zout, gekoppeld aan een drukmeter.
Behandeling
Het oude adagium dat er een dermatofasciotomie moet plaatsvinden als men aan een compartimentsyndroom denkt, geldt nog steeds.46 De behandeling is gericht op herstel van weefselperfusie en -oxygenatie. De chirurg zal een dermatofasciotomie verrichten om ruimte te creëren, zodat de intracompartimentele druk daalt.1020
Conclusie
Het compartimentsyndroom is een ernstige, acute aandoening die men snel en op klinische gronden moet diagnosticeren. Doorgaans ontwikkelt een compartimentsyndroom zich binnen 24 uur na een trauma. Het traumatische compartimentsyndroom kan zich eveneens vertraagd voordoen. Ook indien het luxerende voorval enige tijd geleden is, zoals in onze casus, moet men bij deze symptomen een compartimentsyndroom uitsluiten.
Reacties
Er zijn nog geen reacties.