Samenvatting
Seekles W, Van Straten A, Beekman A, Van Marwijk H, Cuijpers P. Zelfhulp voor depressie en angststoornissen. Huisarts Wet 2011;54(9):488-90. Achtergrond Bijna 20% van de Nederlanders tussen de 18 en 65 jaar heeft een angst- of stemmingsstoornis. Er zijn diverse effectieve behandelingen, maar deze worden nog niet altijd optimaal ingezet. Wij onderzochten de effectiviteit van een relatief nieuwe interventie in de eerste lijn, ‘(begeleide) zelfhulp’. Methode Wij randomiseerden 120 patiënten van 18 tot 65 jaar met een angst- en/of depressieve stoornis in twee groepen. Deelnemers in de interventiegroep kregen een zelfhulpcursus, desgewenst onder begeleiding van een sociaalpsychiatrisch verpleegkundige (SPV). De controlegroep kreeg de gangbare zorg. Wij gingen na, op basis van intention-to-treat, of de symptomen van angst en depressie in de zelfhulpgroep sterker afnamen dan in de controlegroep. Resultaten De zelfhulpcursus had geen significant beter effect op de angst- en depressieklachten dan de gangbare zorg. Wel werkte de zelfhulpcursus significant beter bij deelnemers die alleen een angststoornis hadden. Conclusie Mensen die een angststoornis hebben zonder depressieve comorbiditeit hebben baat bij een zelfhulpcursus tegen de angstklachten. Of zelfhulpcursussen ook werken bij depressieve klachten, konden wij niet aantonen maar zeker ook niet uitsluiten. In ons onderzoek liet geen enkele deelnemer zich begeleiden door een SPV, terwijl zelfhulp zonder begeleiding aantoonbaar minder effect heeft. Bovendien namen niet alle deelnemers in de interventiegroep de zelfhulpcursussen daadwerkelijk ter hand. Dit kan onze resultaten negatief beïnvloed hebben.
Wat is bekend?
- Zelfhulpcursussen met begeleiding zijn effectief voor depressieve stoornissen.
Wat is nieuw?
- Mits ze voldoende lijdensdruk ervaren, waarderen patiënten zelfhulpcursussen en kunnen deze een nuttige aanvulling zijn op de eerstelijns GGZ.
- Mensen met alleen een angststoornis laten een significante verbetering zien op angstsymptomen na de zelfhulpcursus.
- Patiënten in de zelfhulpgroep hadden niet significant minder klachten dan patiënten in de gangbare zorg.
Achtergrond
Bijna 20% van de Nederlanders tussen de 18 en 65 jaar heeft op enig moment in het leven een angst- of stemmingsstoornis. Deze stoornissen tasten het welzijn en het dagelijks functioneren minstens zo ernstig aan als chronische lichamelijke aandoeningen.1 Ze verlagen de kwaliteit van leven van de patiënt aanzienlijk1 en betekenen een maatschappelijke kostenpost van 6,7 miljard euro per jaar.2 Er zijn diverse effectieve interventies ontwikkeld voor angst- en stemmingsstoornissen,3456 maar deze worden nog niet altijd optimaal ingezet.7 Sommige patiënten hebben moeite met de traditionele face-to-facebehandeling omdat ze bang zijn voor stigmatisering, vooroordelen hebben over psychotherapeuten, niet met een onbekende willen praten over hun problemen of fysieke belemmeringen ervaren, bijvoorbeeld in mobiliteit.8 Deze patiënten kunnen baat hebben bij een andere benadering. Er is derhalve ruimte voor een relatief nieuwe interventie in de eerste lijn, ‘(begeleide) zelfhulp’. Er zijn zelfhulpcursussen in verschillende vormen, boek, CD-ROM of internet, die de patiënt zelfstandig of eventueel met begeleiding kan doorwerken. De meeste zelfhulpcursussen zijn gebaseerd op de bewezen effectieve cognitieve gedragstherapie (CGT),9 maar inmiddels zijn er ook op basis van bijvoorbeeld probleemgerichte therapie (PGT) of interpersoonlijke therapie (IPT). Eerdere onderzoeken lieten positieve resultaten van zulke zelfhulpcursussen zien,10 maar deze onderzoeken zijn voornamelijk uitgevoerd bij studenten of mensen uit de algemene bevolking. Wij evalueerden het effect van een zelfhulpcursus ten opzichte van de gangbare zorg in de eerste lijn.
Methoden
Ons onderzoek maakte deel uit van een onderzoek naar de effectiviteit van een getrapt zorgmodel voor angst en depressie in de eerste lijn (‘stepped care’), met als eerste trede een (begeleide) zelfhulpcursus.11 We beperken ons hier tot de hoofdzaken.12
Werving en patiënten
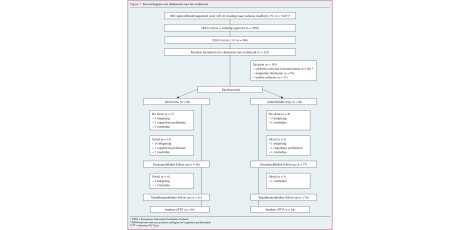
De patiënten zijn geworven bij 32 huisartsen (18 praktijken) in Amsterdam. Deze praktijken werkten allemaal met een sociaalpsychiatrisch verpleegkundige (SPV) ter versterking van de eerstelijns GGZ. Alle patiënten van deze huisartsen kregen een brief met informatie over het onderzoek en een screeningsvragenlijst. Patiënten die positief scoorden op de vragenlijst, namen wij een diagnostisch interview (CIDI) af.13 Wij includeerden deelnemers tussen 18 en 65 jaar die op basis van het dit interview één of meer angst- en of depressieve stoornissen (DSM-IV) hadden. Exclusiecriteria waren: psychotische of bipolaire stoornis, behandeling nog gaande of minder dan twee maanden geleden afgesloten, prominente suïcidegedachten, zware alcoholproblemen, te weinig motivatie voor deelname of de Nederlandse taal niet machtig.
Randomisatie en controlegroep
Een onafhankelijke onderzoeker randomiseerde de deelnemers in een zelfhulpgroep en een controlegroep die de gangbare zorg kreeg. De huisarts kreeg alleen te horen of een patiënt in de zelfhulpgroep zat, zodat deze niet dubbel behandeld zou worden. De huisarts wist niet welke patiënten in de gangbare zorggroep zaten.
De zelfhulpcursus
De deelnemers in de interventiegroep kregen in een gesprek met een psychiatrisch verpleegkundige een zelfhulpcursus aangeboden. De verpleegkundige kon kiezen uit twee zelfhulpcursussen. De eerste, Alles onder controle, is gebaseerd op PGT. De cursus bestaat uit vijf lessen waarin de cursisten eerst moeten aangeven wat echt belangrijk is in hun leven, daarna een lijst moeten maken van hun huidige problemen en zorgen, en tot slot een zesstappenplan krijgen aangeboden waarmee ze hun zorgen en problemen te lijf kunnen gaan. De cursus is als boek beschikbaar en via internet te doen. De tweede cursus, Fobieën, is meer specifiek gericht op fobieën en gebaseerd op ‘exposure’. Deze cursus is alleen beschikbaar als boek en duurt acht weken. Eerst maken de cursisten een lijst van dingen die angst bij hen oproepen, en vervolgens moeten zij zich zichzelf bij wijze van oefening blootstellen aan deze angstprovocerende dingen. Deze cursus is meer geschikt voor patiënten die vermijdingsgedrag vertonen. Deelnemers die dat wilden, konden bij beide cursussen begeleiding vragen aan de verpleegkundige.
Vragenlijsten
Na de cursus kregen de deelnemers een vragenlijst toegestuurd. De primaire uitkomstmaten waren afname van depressieve klachten, gemeten met de Inventory of Depressive Symptomatology (IDS),14 en afname van angstklachten, gemeten met de Hospital Anxiety and Depression Scale (HADS).15
Analyse
Wij voerden de analyses uit volgens het intention-to-treatprincipe: wij analyseerden de deelnemers in de onderzoeksgroep waarin ze oorspronkelijk waren ingedeeld en telden ook de uitvallers mee om overschatting van het behandelingseffect te voorkomen. Met t-toetsen gingen we na of er verschillen waren in depressie- en angstklachten tussen de interventie- en de controlegroep.
Resultaten
Wij includeerden in totaal 120 patiënten: 60 in de interventiegroep en 60 in de controlegroep. Twaalf patiënten met zeer ernstige disfuncties (5 uit de interventie- en 7 uit de controlegroep) werden direct doorverwezen naar de hoogste trede van het stepped-caremodel. Deze patiënten hebben wij niet meegenomen in onze analyses.
Uitkomsten symptomen van depressie
De depressieve symptomen verbeterden significant in de zelfhulpgroep (verschil in gemiddelde 4,24; 95%-betrouwbaarheidsinterval (95%-BI) 2,20 tot 6,28), maar evenzeer in de controlegroep (verschil in gemiddelde 4,49; 95%-BI 2,41 tot 6,57). De patiënten in de zelfhulpgroep rapporteerden aan het einde van de zelfhulpcursus minder depressieve symptomen dan de patiënten in de controlegroep, maar dit verschil was niet significant.
Uitkomsten angstsymptomen
De angstsymptomen verbeterden significant in de zelfhulpgroep (verschil in gemiddelde 1,04; 95%-BI 0,32 tot 1,76), maar niet in de controlegroep (verschil in gemiddelde 0,54; 95%-BI –0,25 tot 1,33). Na de interventie rapporteerden de patiënten in de zelfhulpgroep minder angstsymptomen dan de patiënten in de controlegroep, maar dit verschil was niet significant.
Effecten per diagnose
Onze onderzoekspopulatie omvatte patiënten met alleen een angststoornis (n = 47), patiënten met alleen een depressieve stoornis (n = 8) en patiënten met comorbide angst en depressie (n = 53). Van de deelnemers die alleen een angststoornis hadden, rapporteerden degenen die in de zelfhulpgroep zaten significant minder angstsymptomen dan degenen die in de controlegroep zaten (verschil in gemiddelde 2,5; 95%-BI 0,25 tot 4,77), maar niet significant minder depressieve symptomen (verschil in gemiddelde 4,4; 95%-BI –3,36 tot 12,24). Bij patiënten die een depressieve stoornis hadden, al of niet in combinatie met een angststoornis, was dit effect niet aantoonbaar.
Herstel
In de interventiearm herstelden 8 patiënten (14,6%) met een zelfhulpcursus, in de controlearm herstelden 6 patiënten (11,3%) met gebruikelijke zorg. Het verschil was niet significant (p = 0,62).
Conclusie
De gebruikte zelfhulpcursussen hadden slechts een beperkt effect op depressie- en angstklachten. Bij deelnemers met alleen een angststoornis vonden we wel een significante afname van angstsymptomen na de zelfhulpcursus. Dit stemt overeen met de bevindingen van een review uit 2005 over de effectiviteit van zelfhulp bij angststoornissen,16 en met die van een gerandomiseerd onderzoek dat (begeleide) zelfhulp vergeleek met een wachtlijstgroep, dat evenmin significante verschillen wist aan te tonen op angst- of depressieve symptomen.17 Een review uit 2010 vond grote effecten van internetzelfhulp bij mensen met een angststoornis,18 en er is ook enig bewijs dat zelfhulp effectief is bij sociale angst.19 Een mogelijke verklaring voor het effect van zelfhulp bij angst kan zijn dat mensen met een angststoornis de neiging hebben om sociale interacties uit de weg te gaan. Misschien is dat een drempel voor face-to-facetherapie en voelt het voor hen veiliger om thuis in de eigen omgeving te werken aan hun zorgen en problemen. Het kan ook zijn dat hun motivatie om te veranderen groter is dan die van mensen met een depressieve stoornis, of dat zij meer discipline hebben om zelfstandig te werken. Opmerkelijk is dat geen van de deelnemers in de interventiearm begeleiding vroeg bij de zelfhulpcursus. Dit is een belangrijk gegeven, omdat zelfhulpcursussen zonder begeleiding beperkt werkzaam zijn.2021 Bovendien vernamen wij van diverse patiënten dat ze thuis weinig tot niets hadden gedaan met de cursus. De blootstelling aan de interventie is in dit onderzoek dus wellicht te beperkt geweest, en het is dus nog steeds mogelijk dat zelfhulpcursussen met wekelijkse begeleiding wel degelijk een positief effect zouden hebben op depressieve klachten. Een mogelijke beperking van ons onderzoek is dat de gangbare zorg in de controleconditie beter was dan in Nederland gebruikelijk is. Een aantal deelnemende huisartsen werkte bijvoorbeeld al samen met een SPV in de praktijk. Wellicht zijn deze huisartsen alerter op mentale stoornissen dan collega’s die niet samenwerken met een SPV of POH-GGZ, want gebleken is dat huisartsen die een ‘nurse-casemanager’ in de praktijk hebben mensen met een depressie beter herkennen en adequater behandelen.22 Daar staat tegenover dat de patiënten in de controleconditie niet allemaal voor psychische klachten bij de huisarts kwamen, dat geen van hen antidepressiva kreeg en slechts ongeveer een kwart enige vorm van geestelijke gezondheidszorg ontving. Om deze reden denken we dat dit aspect van minimale invloed is geweest op de uitkomsten. Er is duidelijk meer onderzoek nodig naar de plaats en de vorm van zelfhulp voor psychische problemen in de huisartsenpraktijk.
Reacties
Er zijn nog geen reacties.