De kern
-
Morbide obesitas (BMI ≥ 40) is een groeiend probleem en bariatrische chirurgie is steeds vaker een laatste redmiddel.
-
Zowel morbide obesitas als bariatrische chirurgie beïnvloeden de farmacokinetiek en dus de werking van geneesmiddelen.
-
Een multidisciplinaire werkgroep ontwikkelt wetenschappelijk onderbouwde adviezen voor de dosering en medicatiebewaking bij patiënten met morbide obesitas en na bariatrische chirurgie.
-
In het HIS is medicatiebewaking beschikbaar bij de contra-indicaties ‘morbide obesitas’ en/of ‘bariatrische chirurgie’. Het is een belangrijk instrument om voorschrijffouten te voorkomen.
Casus | Een 60-jarige man met een herseninfarct
De heer Klaassen is 60 jaar en heeft na een ziekenhuisopname vanwege een herseninfarct een revalidatietraject gevolgd. De patiënt heeft atriumfibrilleren, waarvoor hij al enige jaren dabigatran gebruikt. Bij ontslag uit het revalidatiecentrum blijkt dat de heer Klaassen in het verleden bariatrische chirurgie heeft gehad, iets wat eerdere zorgverleners niet was opgevallen. Het herseninfarct had wellicht voorkomen kunnen worden als de dabigatran na de bariatrische ingreep was omgezet in een vitamine K-antagonist.
Bijna de helft van de volwassen Nederlanders is te zwaar. 1 Mensen met overgewicht hebben een verhoogd risico op aandoeningen zoals diabetes mellitus type 2 (DM2) en hart- en vaatziekten, en ze gebruiken gemiddeld ook meer geneesmiddelen. Daarom zijn preventie en behandeling van obesitas (BMI 30–39,9) en vooral morbide obesitas (BMI ≥ 40) van groot belang voor de volksgezondheid. 2 Overigens heeft de Wereldgezondheidsorganisatie (WHO) de term ‘morbide obesitas’ inmiddels verlaten, omdat deze stigmatiserend is en de lading niet goed dekt. Niet iedere patiënt met BMI ≥ 40 heeft immers comorbiditeit. Men is nog op zoek naar een andere terminologie, ook in Nederland.
De beste behandeling van obesitas is een combinatie van een gezond voedingspatroon en meer lichamelijke activiteit. Bij zo’n gedragsverandering is vaak psychologische begeleiding nodig. 2 Bariatrische chirurgie is een laatste redmiddel. Mensen komen daarvoor in aanmerking als ze een BMI ≥ 40 hebben of een BMI ≥ 35 in combinatie met comorbiditeit zoals hypertensie of DM2, waardoor niet-chirurgische behandelingen niet geleid hebben tot blijvend gewichtsverlies. Bij een BMI ≥ 50 kan bariatrische chirurgie worden overwogen zonder voorafgaande niet-chirurgische behandeling. 2
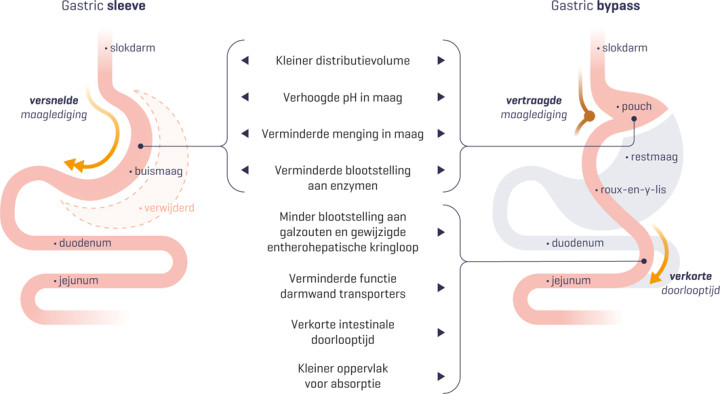
Het doel van een bariatrische ingreep is restrictie en/of malabsorptie. Restrictie houdt in dat de maag verkleind of de maagpassage vernauwd wordt, zodat de patiënt eerder verzadigd raakt. Bij malabsorptie wordt een deel van de dunne darm omzeild, waardoor het maag-darmkanaal minder voedingsstoffen opneemt. De meest voorkomende bariatrische ingrepen zijn de Roux-en-Y gastric bypass (RYGB), gevolgd door de gastric sleeve. De RYGB werkt restrictief en malabsorptief, de gastric sleeve werkt alleen restrictief. 3
Veranderde farmacokinetiek bij morbide obesitas
Obesitas zorgt voor veranderingen in het maag-darmkanaal en in het hart- en vaatstelsel, die de werking van geneesmiddelen kunnen beïnvloeden.
Ten eerste is obesitas van invloed op de verdeling van het geneesmiddel over het lichaam: het distributievolume. Bij een hogere BMI nemen het bloedvolume, de cardiac output en de hoeveelheid vetweefsel relatief toe en wordt de weefseldoorbloeding juist lager. Het distributievolume van geneesmiddelen is overigens niet alleen afhankelijk van de lipofiliteit van het geneesmiddel, en varieert dan ook sterk tussen personen met obesitas.
Ten tweede maakt obesitas het moeilijk het metabolisme van geneesmiddelen (de omzetting naar werkzame stof) te voorspellen. De lever is het belangrijkste orgaan waarin deze omzetting gebeurt en bij obesitas wordt de hepatische klaring minder goed voorspelbaar. Door de hogere cardiac output neemt de doorbloeding van de lever toe, maar leververvetting kan er na verloop van tijd voor zorgen dat de doorbloeding weer afneemt.
Het effect van obesitas op de nierfunctie is niet geheel duidelijk. Men neemt aan dat de uitscheiding van geneesmiddelen via de nieren aanvankelijk toeneemt doordat de nieren beter doorbloed zijn bij obesitas, maar dat deze renale klaring uiteindelijk weer afneemt door de constant verhoogde druk in de glomeruli. De aanvankelijke toename van de renale klaring leidt overigens niet bij alle renaal geklaarde geneesmiddelen tot snellere uitscheiding.
Veranderde farmacokinetiek na bariatrische chirurgie
Er zijn nauwelijks wetenschappelijk onderbouwde adviezen voor de dosering van medicatie na bariatrische chirurgie en de literatuur houdt geen rekening met het verschil in farmacokinetisch effect tussen de diverse bariatrische ingrepen [figuur]. Daarom heeft de KNMP in 2017 een multidisciplinaire werkgroep opgericht die onderbouwde medicatieadviezen ontwikkelt voor patiënten met morbide obesitas en voor patiënten die bariatrische chirurgie hebben ondergaan.
Figuur | Twee bariatrische ingrepen vergeleken
De adviezen van de KNMP-werkgroep, waarin namens het NHG ook een huisarts zit, zijn geïmplementeerd in de G-Standaard, een databank over zorgproducten die verkrijgbaar zijn bij apotheken en zorginstellingen. De G-Standaard is raadpleegbaar via alle huisartsinformatiesystemen (behalve Medicom). De medicatiebewaking wordt ingeschakeld als de huisarts in het HIS ‘morbide obesitas’ of ‘bariatrische chirurgie’ heeft vastgelegd als contra-indicatie. Bij het invoeren van ICPC-code T82 (obesitas) of van de behandeling ‘bariatrische chirurgie’ vraagt het HIS automatisch of de huisarts deze als contra-indicatie wil vastleggen en toont het de werkgroepadviezen als medicatiebewakingssignaal, indien dat van toepassing is [tabel]. De medicatieadviezen blijven van kracht zolang de patiënt een BMI ≥ 40 heeft, en altijd na bariatrische chirurgie. Het advies is daarom de contra-indicatie ‘morbide obesitas’ pas te verwijderen als de patiënt een BMI < 40 heeft. Om voorschrijffouten te voorkomen is het van belang deze zaken goed in het HIS te noteren. Een uitgebreide toelichting is te vinden in het Registratieadvies bij de NHG-Standaard Obesitas. 6
Conclusie
Steeds meer patiënten hebben morbide obesitas of hebben bariatrische chirurgie ondergaan. Beide situaties beïnvloeden de farmacokinetiek van geneesmiddelen, maar er is weinig onderzoek naar gedaan. Sinds enige jaren stelt een multidisciplinaire werkgroep, waarin onder andere de KNMP en het NHG zitting hebben, adviezen op voor de medicatiebewaking bij morbide obesitas en bariatrische chirurgie. De werkgroep houdt de wetenschappelijke literatuur bij en ontwikkelt adviezen voor steeds meer geneesmiddelgroepen. De adviezen worden getoond in het HIS nadat daarin de betreffende contra-indicatie (‘morbide obesitas’ of ‘bariatrische chirurgie’) is geregistreerd. Het is belangrijk deze adviezen in acht te nemen bij het voorschrijven van medicatie.
| Geneesmiddel | Morbide obesitas | Bariatrische chirurgie | ||
|---|---|---|---|---|
| effect/bijwerking | advies | effect/bijwerking | advies | |
| NSAID’s | – | – | Verhoogd risico op maagulcera | Indien NSAID niet te vermijden, combineer met PPI |
| Orale anticoagulantia | – | – | Absorptie van DOAC mogelijk verminderd; effect niet goed te monitoren | Alleen VKA, bij uitzondering apixaban met spiegelbepaling |
| Anticonceptiva | Oraal: voldoende betrouwbaarTransdermaal: verminderd betrouwbaarVaginaal: effectiviteit onvoldoende bekend | Bij voorkeur orale anticonceptiva of IUDAlternatief: prikpil of subcutaan implantaat (na 2 jaar vervangen)Noodanticonceptie: dubbele dosering levonorgestrel, ulipristal of koperspiraal | Zwangerschap < 1 jaar af te radenPrikpil ongeschikt vanwege verhoogd risico op osteoporoseTransdermaal, vaginaal: effectiviteit onvoldoende bekend | < 12 maanden: orale anticonceptiva gecontra-indiceerd vanwege mogelijk verminderde absorptie > 12 maanden: orale anticonceptiva mogelijk mits geen factoren die verminderde absorptie veroorzaken (zoals chronische diarree). Gebruik geen preparaat met lage hormoondosering (mono-progestagenen, combinatiepreparaten). Prikpil gecontra-indiceerd. Noodanticonceptie: koperspiraal |
| SSRI’s | – | – | Biologische beschikbaarheid mogelijk verminderd, vooral in de eerste maand | Monitor verergering van klachten, pas zo nodig dosering aan |
| Antibiotica | Kans op therapiefalen bij te lage dosering | Overweeg maximale dosering bij de indicatie | – | – |
Literatuur
- 1.↲VZinfo. Overgewicht. www.vzinfo.nl/overgewicht, geraadpleegd december 2022.
- 2.↲↲↲NHG-werkgroep Obesitas. NHG-Standaard Obesitas. Richtlijnen.nhg.org. Utrecht: NHG, 2022.
- 3.↲Geneesmiddelen bij morbide obesitas en na bariatrische chirurgie [KNMP kennisdocument]. Den Haag: KNMP, 2022.
- 4.↲Aarts EO. Results and complications of bariatric surgery [dissertation]. Nijmegen: Radboud University, 2014.
- 5.↲KNMP Kennisbank. http://kennisbank.knmp.nl, geraadpleegd december 2022.
- 6.↲Registratieadvies bij de NHG-Standaard Obesitas. Utrecht: NHG, 2022.
Reacties
Er zijn nog geen reacties.