Samenvatting
Donker GA, Fleming DM, Schellevis FG, Spreeuwenberg P. Behandeling van diabetes mellitus door de huisarts in vijf Europese landen: eenheid binnen Europa? Huisarts Wet 2005;48(9):449-53. Achtergrond Er is weinig bekend over verschillen binnen Europa in de behandeling van patiënten met diabetes mellitus (DM) in de huisartsenpraktijk. Doel Het vergelijken van de behandeling bij DM in de huisartsenpraktijk in vijf Europese landen als eerste stap in de ontwikkeling van internationale richtlijnen over de behandeling bij DM in de huisartsenpraktijk. Methode Gegevens werden verzameld over het handelen van huisartsen bij routinecontroles van patiënten met DM gedurende een periode van 12 maanden (1999/2000) bij huisartsen aangesloten bij registratienetwerken in 5 Europese landen (België, Kroatië, Engeland, Spanje en Nederland). De uitkomsten werden gestratificeerd per leeftijdsgroep en land. Resultaten Het aandeel van patiënten behandeld met alleen dieet varieerde van 13% (Nederland) tot 25% (Spanje), met dieet en orale antidiabetica van 51% (Engeland) tot 62% (België), met een combinatie van dieet en insuline van 15% (België en Kroatië) tot 26% (Nederland). Een combinatie van dieet, orale antidiabetica en insuline kwam in alle onderzochte landen in minder dan 10% van de gevallen voor. Binnen de oudere leeftijdsgroepen werd insuline het vaakst voorgeschreven in Nederland. Diabeten in Spanje en Kroatië bleken een hoge consultfrequentie te hebben voor DM; in Engeland en Nederland was deze lager. In Kroatië verwijzen huisartsen de meeste nieuwe patiënten met DM naar de internist. Conclusies De gevonden verschillen tussen landen betreffen het gebruik van insuline bij ouderen, de consultfrequentie in de huisartsenpraktijk en de frequentie van verwijzen naar de oogarts en internist of diabetoloog. Verder kwantitatief en kwalitatief Europees onderzoek is aangewezen om te bepalen of er behoefte bestaat aan ondersteuning van diabetesbehandeling in de eerste lijn.
Wat is bekend?
- Verscheidene Europese landen hebben richtlijnen voor de behandeling van diabetes mellitus in de huisartsenpraktijk ontwikkeld die onderling maar weinig verschillen.
- We weten maar weinig over de verschillen in behandeling en zorggebruik van diabetespatiënten in Europa.
Wat is nieuw?
- In Europese landen betrokken in dit onderzoek bestaan verschillen in het gebruik van insuline bij ouderen, de consultfrequentie in de huisartsenpraktijk en de frequentie van verwijzen naar de oogarts en internist.
- Deze verschillen zijn niet geheel te verklaren vanuit verschillen in richtlijnen of gezondheidszorgsystemen.
- Het land zonder richtlijnen (Kroatië) kent het hoogste verwijspercentage naar de internist.
- Nederland, waar de richtlijn voor diabetes het eerst geïmplementeerd is, heeft het hoogste percentage oudere diabetespatiënten met insuline.
Inleiding
Het aantal mensen met diabetes mellitus (DM) in de hele wereld zal volgens voorspelling stijgen van 135 miljoen in 1995 tot 300 miljoen in 2025.1234 Er komen steeds meer aanwijzingen dat goede controle van hyperglykemie, hypertensie en dyslipidemie complicaties van DM type 2 kan uitstellen. Het valt niet mee gedurende lange tijd een goede controle te behouden, maar vervolgonderzoek over een periode van 6 jaar in de huisartsenpraktijk heeft een reductie in risicofactoren aangetoond waaruit gunstige effecten op het ontwikkelen van DM-complicaties te verwachten zijn.5 In Engeland worden steeds meer DM-patiënten uitsluitend in de huisartsenpraktijk behandeld.6 Er zijn geen internationale richtlijnen over de behandeling van DM. Een vergelijking van de behandeling van DM in verschillende Europese landen is een eerste stap. Wij onderzochten vanuit dit perspectief wat de verschillen zijn in behandeling, consultfrequentie en verwijzingen bij DM in de huisartsenpraktijk in vijf verschillende landen. In drie landen (Nederland, België en Spanje) zijn integrale richtlijnen over de behandeling van DM in de huisartsenpraktijk beschikbaar, in Engeland bestaan richtlijnen voor de voetzorg bij diabeten in de huisartsenpraktijk en in Kroatië zijn geen richtlijnen beschikbaar.78910 De Nederlandse, Engelse en Belgische richtlijnen adviseren controle elke drie maanden, de Spaanse elke twee tot drie maanden door de praktijkverpleegkundige en eens per jaar door de huisarts. De geadviseerde grenswaarde van HbA1c om van orale antidiabetica en dieet over te schakelen op insuline ligt in Spanje hoger (>10 mmol/l) dan in België en Nederland (>8,5 mmol).7910 Spaanse richtlijnen raden huisartsen aan DM-patiënten eenmaal per jaar naar de oogarts te verwijzen; bij de Nederlandse en Belgische richtlijnen is dit eens per twee jaar.
Methoden
In verscheidene Europese landen bestaan er netwerken van huisartsenpraktijken die het voorkomen van ziekte en gezondheidsproblemen vastleggen. Bij alle netwerken worden gegevens tijdens de dagelijkse praktijkvoering verzameld zonder dat er sprake is van speciale screeningsprogramma’s. In sommige netwerken is registratie van alle morbiditeit die zich in de huisartsenpraktijk aandient gebruikelijk; andere verzamelen gegevens over een jaarlijks vastgestelde selectie van aandoeningen. Alle Europese landen met landelijk representatieve netwerken werden uitgenodigd aan dit onderzoek deel te nemen. Portugal, Frankrijk en Schotland besloten niet mee te doen in verband met logistieke problemen. Praktijken aangesloten bij netwerken in vijf Europese landen (Spanje, Engeland, België, Kroatië en Nederland) verzamelden gegevens. In Spanje leverden drie regionale netwerken gegevens aan waarvan wij de resultaten hebben samengevoegd. De onderzochte populaties waren landelijk representatief in leeftijd en geslacht, hoewel in Kroatië de oudere leeftijdsgroepen iets oververtegenwoordigd waren.11121314
Onderzoeksopzet
Het onderzoek was retrospectief cross-sectioneel opgezet. In Engeland en Nederland werden patiënten ingesloten op basis van bestaande lijsten van DM-patiënten; in de andere drie landen bij hun eerste contact met de huisartsenpraktijk voor DM in het jaar 2000, waarna de gegevens over het voorgaande kalenderjaar 1999 verzameld werden. Gegevens over leeftijd, geslacht en behandeling van DM (soort behandeling, verwijzing naar andere specialisten en consultfrequentie in het algemeen en voor DM) werden met behulp van speciaal ontworpen formulieren geregistreerd. Er werd geen onderscheid gemaakt tussen type-I- en type-II-DM. Hoewel er geen gouden standaard beschikbaar is om de validiteit van deze databank te controleren, heeft eerder onderzoek naar DM laten zien dat de validiteit van de diagnose in de huisartsenpraktijk hoog is met nauwelijks vals-positieven.15
Analyses
We onderzochten de gegevens per land, geslacht en leeftijdsgroep. Het type behandeling (uitsluitend dieet; dieet en orale antidiabetica; dieet, orale antidiabetica en insuline; dieet en insuline) analyseerden we als percentage van het totale aantal diabeten. De spreiding van het totale aantal contacten per jaar en het aantal contacten voor DM berekenden we met SPSS-PC.16 Het aandeel patiënten, dat naar een specialist verwezen werd, berekenden we als percentage van het totale aantal patiënten met DM. We voerden de analyses uit met en zonder de patiënten die geen contact hadden met de huisarts gedurende het registratiejaar.
Resultaten
Behandeling Gegevens waren beschikbaar van 573 praktijken en 18.828 diabeten. Het aandeel patiënten waarbij de behandeling uitsluitend uit dieet bestond, varieerde van 13% (Nederland) tot 25% (Spanje). Van de jongste leeftijdsgroep (0-44 jaar) kreeg 19,8% in Kroatië en 18,3% in Spanje behandeling met uitsluitend dieet; in de andere drie landen was dit minder gebruikelijk (tabel 1). Het percentage patiënten behandeld met dieet en orale antidiabetica varieerde van 51% (Engeland) tot 62% (België), en was duidelijk lager in de jongere leeftijdsgroep (0-44 jaar). De combinatie van dieet, orale antidiabetica en insuline werd in alle landen bij minder dan 10% van de patiënten toegepast. De combinatie van dieet en insuline varieerde van 15% (België en Kroatië) tot 26% (Nederland). Behandeling met dieet en insuline in de oudere leeftijdsgroep (=45 jaar) werd het vaakst in Nederland gerapporteerd (22,4%) en in tegenstelling tot de andere landen kregen relatief veel patiënten ouder dan 75 jaar deze behandeling (23,6%, niet in tabel).
| Spanje | ||||||
| 18,3 | 20,0 | 3,8 | 58,0 | 345 | ||
| 25,4 | 55,2 | 3,4 | 16,0 | 6881 | ||
| 25,1 | 53,5 | 3,4 | 18,0 | 7226 | 294 | |
| Engeland | ||||||
| 11,7 | 18,9 | 2,2 | 67,2 | 180 | ||
| 25,8 | 56,0 | 1,2 | 16,9 | 1192 | ||
| 24,0 | 51,2 | 1,3 | 23,5 | 1372 | 20 | |
| België | ||||||
| 14,3 | 32,5 | 7,1 | 46,0 | 252 | ||
| 15,4 | 63,7 | 8,2 | 12,8 | 4034 | ||
| 15,3 | 61,9 | 8,1 | 14,7 | 4286 | 146 | |
| Kroatië | ||||||
| 19,8 | 22,9 | 6,1 | 51,1 | 131 | ||
| 21,9 | 54,8 | 9,9 | 13,4 | 2825 | ||
| 21,8 | 53,3 | 9,8 | 15,1 | 2956 | 56 | |
| Nederland | ||||||
| 8,1 | 26,8 | 3,1 | 62,0 | 295 | ||
| 13,8 | 57,9 | 6,2 | 22,4 | 2693 | ||
| 13,2 | 54,8 | 5,9 | 26,0 | 2988 | 57 |
Consultfrequentie
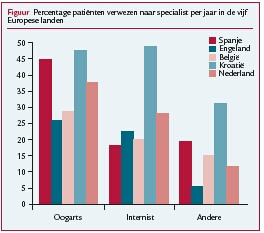
De variatie in consultfrequentie tussen de landen was groter dan in het type behandeling (tabel 2). In Spanje en Kroatië was de consultfrequentie voor DM aanzienlijk hoger (7,0 respectievelijk 7,0) dan in Engeland en Nederland (2,8 respectievelijk 3,2). Ook de totale consultfrequentie was hoog in Spanje en Kroatië (tabel 2). De totale en DM-consultfrequentie was het laagst in Nederland. Heranalyse na uitsluiting van de patiënten die in het registratiejaar hun huisarts niet hadden bezocht voor DM (12,9% in Engeland en 22,2% in Nederland), veranderde niet veel aan dit beeld; ook dan behielden Engeland en Nederland de laagste totale en DM-consultfrequentie. In alle landen waren de consultfrequenties in de oudere leeftijdsgroepen hoger (tabel2). De verwijspercentages varieerden aanzienlijk en waren het hoogst in Kroatië, waar de helft van de patiënten naar een internist verwezen werd. In Kroatië en Spanje verwezen de huisartsen eveneens de helft van de patiënten naar een oogarts (figuur). Verwijzing naar collega-huisartsen is in alle landen ongebruikelijk en verwijzing naar andere specialisten was minder gebruikelijk in Engeland (6%) dan in de andere landen.
| 2,6 | 1,1 | 12,9 | 2,5 | 16,3 | 13,2 | 4,8 | 1,7 | 22,2 | 4,3 | |
| 18,4 | 7,4 | 59,8 | 16,1 | 22,7 | 8,0 | 24,5 | 9,2 | 36,0 | 20,8 | |
| 33,1 | 16,9 | 20,4 | 24,0 | 30,1 | 20,9 | 25,6 | 16,3 | 32,3 | 33,1 | |
| 18,4 | 18,3 | 4,9 | 20,2 | 8,7 | 12,6 | 16,9 | 18,3 | 6,2 | 18,7 | |
| 27,5 | 56,3 | 2,0 | 37,2 | 22,2 | 45,3 | 28,2 | 54,5 | 3,3 | 23,1 | |
| Gemiddeld per patiënt | 7,0 | 11,5 | 2,8 | 9,0 | 5,8 | 9,6 | 7,0 | 11,0 | 3,2 | 7,0 |
| Standaardfout van het gemiddelde | 0,1 | 0,1 | 0,1 | 0,2 | 0,1 | 0,1 | 0,1 | 0,1 | 0,1 | 0,1 |
| >0 contacten (gem): | ||||||||||
| 6,2 | 9,3 | 2,8 | 6,9 | 4,5 | 7,5 | 6,8 | 9,8 | 3,1 | 5,3 | |
| 7,2 | 11,8 | 3,3 | 9,5 | 7,1 | 11,3 | 7,4 | 11,2 | 4,1 | 7,5 | |
| 7,2 | 11,7 | 3,2 | 9,2 | 6,9 | 11,1 | 7,4 | 11,2 | 4,1 | 7,3 |
Discussie
Groot verschil in consultfrequentie, kleine verschillen in behandeling
De gevonden verschillen betreffen vooral het gebruik van insuline bij ouderen, de consultfrequentie in de huisartsenpraktijk en de frequentie van verwijzen naar oogarts en internist. Een opvallende bevinding is het grote verschil in consultfrequentie tegenover de relatief kleine verschillen in behandeling. Dit kan niet verklaard worden uit verschillen in de richtlijnen van de onderzochte landen.78910 Een beperking van dit onderzoek is dat, hoewel we wel verschillen tussen landen hebben kunnen aantonen, we daar geen oorzaken voor kunnen aanwijzen. Hoe de interactie tussen nationale gezondheidszorgsystemen, de beschikbaarheid van landelijke richtlijnen voor de behandeling van DM in de huisartsenpraktijk en de behandeling van DM door de huisarts uitpakt, kan maar ten dele blootgelegd worden. Daarnaast is de prevalentie van DM sterk leeftijdsgebonden, wat de vergelijkbaarheid tussen landen ook beperkt. Standaardisatie voor leeftijd vergroot weliswaar de vergelijkbaarheid maar ook het risico dat interessante leeftijdstrends worden weggepoetst. Leeftijd is slechts één van de vele mogelijke verklarende variabelen. Om die reden hebben we ervoor gekozen de resultaten naar leeftijd te stratificeren. Een andere beperking van ons onderzoek is dat het insluiten van patiënten niet in alle landen op dezelfde manier verlopen is. In Engeland en Nederland werden patiënten ingesloten op basis van bestaande lijsten van DM-patiënten, in de andere drie landen bij hun eerste contact met de huisartsenpraktijk voor DM in 2000. In Engeland en Nederland bezochten respectievelijk 13% en 22% van de diabetespatiënten hun huisarts niet voor DM gedurende het onderzoeksjaar. In de andere landen zouden ze in dat geval niet ingesloten zijn. Waarschijnlijk waren deze patiënten voor hun DM onder behandeling bij de internist. We corrigeerden voor dit verschijnsel door de gegevens opnieuw te analyseren nadat we de patiënten hadden uitgesloten die de huisarts gedurende het onderzoeksjaar niet voor hun DM hadden bezocht. Dit veranderde de onderzoeksresultaten nauwelijks.
Mogelijke verklaringen
Gezondheidszorgsystemen
De verschillen in gezondheidszorgsystemen in de landen betrokken bij dit onderzoek kunnen de gevonden verschillen mogelijk verklaren. Vrije toegang tot de specialist, zoals in België en Kroatië, en het gemak waarmee patiënten van huisarts kunnen wisselen zou consultatiepatronen kunnen beïnvloeden.17 Echter, in het geval van een chronische ziekte als DM ligt het in de lijn der verwachting dat de patiënt trouw is aan dezelfde arts of praktijk. We verwachten dat de gevonden verschillen veel te maken hebben met historisch gegroeide verschillen in praktijkvoering tussen de landen hoewel deze ook gerelateerd kunnen zijn aan het gezondheidszorgsysteem.
Richtlijnen
Verschillen in beschikbaarheid en inhoud van richtlijnen voor diabetesbehandeling voor huisartsen kunnen ook bijdragen aan de gevonden verschillen. Alle landen die in dit onderzoek participeerden, met uitzondering van Kroatië, hadden op het moment van dit onderzoek richtlijnen voor behandeling van DM gelanceerd, hoewel deze niet altijd allesomvattend waren. De integrale Engelse richtlijn uitgebracht door The National Service Framework for Diabetes was ten tijde van dit onderzoek nog niet beschikbaar, wel de richtlijnen van The Royal College of General Practitioners voor voetinspectie en -behandeling. Richtlijnen worden door verschillende instanties uitgebracht en niet alle richtlijnen hebben betrekking op integrale diabeteszorg in de huisartsenpraktijk. Desalniettemin verschilden de richtlijnen in ons onderzoek niet veel van elkaar.78910 De gemiddeld vier consulten per jaar voor DM in Nederland en iets minder in Engeland, evenals de hogere frequenties in België en Spanje weerspiegelen de landelijke richtlijnen; dit geldt ook voor de hogere verwijsfrequentie naar de oogarts in Spanje. In Nederland is het ontwikkelen en implementeren van de standaarden eerder gestart en mogelijk ook intensiever geweest dan in de andere landen.78910 De consultfrequentie kan huisartsgerelateerd zijn als het inkomen van de huisarts direct afhankelijk is van de consulten. Dat een dergelijke situatie in Engeland en Nederland niet bestaat (met uitzondering van particuliere patiënten) zou een verklaring kunnen zijn voor de lage consultfrequentie voor DM en alle morbiditeit aldaar. Maar hoe valt dan de hoge consultfrequentie in Spanje te verklaren? Ook in Spanje worden huisartsen niet per consult betaald. Opvallend is dat het enige land zonder richtlijn (Kroatië) ook het hoogste verwijspercentage naar de internist laat zien. Onderzoeken naar het opvolgen van richtlijnen door huisartsen resulteerden in kwalificaties van redelijk tot suboptimaal.18192021 Kenmerken van eerstelijnsteams gerelateerd aan succesvolle kwaliteitsverbetering van zorg voor patiënten met DM zijn ook gerapporteerd.22 Cruciaal hierbij zijn persoonlijke betrokkenheid, goede samenwerking, een positieve instelling ten aanzien van het vastleggen van zorgafspraken en de noodzaak van systematische programma’s om knelpunten voor kwaliteitsverbetering aan te pakken.
Representativiteit netwerken
De validiteit van dit onderzoek valt of staat met de representativiteit van de netwerken in ieder land. Hoewel de netwerken ontworpen zijn om landelijk representatief te zijn, zouden de motivatie om in een dergelijk netwerk te participeren en de feedback aan deelnemende praktijken kunnen leiden tot bovenmodaal presteren en na verloop van tijd tot verlies van representativiteit. Dit is echter nooit bewezen. Een onderzoek met dezelfde netwerken naar verschillen in prevalentie van DM tussen Europese landen laat geen enorme verschillen in prevalentie zien en weerlegt landelijke representativiteit niet.23 Onder de landen die ook in dit onderzoek participeerden, was de prevalentie van DM gestandaardiseerd voor leeftijd het hoogst in België en het laagst in Engeland.23
Conclusie
Het is allerminst bewezen dat verschillen, zoals in dit onderzoek beschreven, verschillen in kwaliteit van zorg reflecteren. De nieuwere richtlijnen pleiten echter wel voor een lager omslagpunt van HbA1c voor het introduceren van insuline dan tot dan toe gebruikelijk was.79 De implementatie van deze richtlijn is de meest voor de hand liggende verklaring voor het hogere percentage insulinegebruik in de oudere leeftijdsgroepen in Nederland. Vanuit het perspectief van kwaliteit van zorg zouden verschillen in behandelingsmethoden gerelateerd moeten worden aan uitkomstparameters, zoals diabetesgerelateerde mortaliteit, totale mortaliteit, diabetische retinopathie en neuropathie. De landelijke richtlijnen halen opmerkelijk genoeg geen referenties aan waar ze adviseren over de frequentie van follow-up. In de literatuur vonden we slechts ondersteuning voor driemaandelijkse gewichtscontrole.24 Verschillende onderzoeken hebben de beperkte impact van zorgverbetering op de langetermijngevolgen van de ziekte aangetoond. Ook blijken de langetermijnresultaten van begeleiding door de specialist niet beter dan bij begeleiding door de huisarts.17, 25-29 Langdurige longitudinale onderzoeken zijn nodig om verschillen in behandeling aan uitkomstparameters te relateren. De tijd is mogelijk rijp om binnen Europa de onderzoekskracht in de huisartsenpraktijk te bundelen. De mogelijkheid en het nut van het ontwikkelen van internationale richtlijnen zouden onderzocht kunnen worden, alsmede de barrières voor het implementeren van dergelijke richtlijnen in verschillende Europese landen.30 Dit onderzoek geeft een momentopname bij de start van het nieuwe millennium weer, een moment waarop ook in ons land in de diabeteszorg het nodige gaat veranderen. Ten tijde van dit onderzoek hadden praktijkondersteuners en diabetesverpleegkundigen nog nauwelijks hun intrede in de huisartsenpraktijk gedaan. Dit onderzoek laat de actieve rol van de huisarts op het terrein van behandeling van DM zien in de vijf onderzochte Europese landen met een gemiddelde consultfrequentie van minstens drie keer per jaar en verwijzing naar een diabetisch specialist voor slechts een minderheid van de patiënten. Veranderingen in zorg zullen niet ten koste mogen gaan van de kwaliteit van diabeteszorg. Kwantitatieve onderzoeken moeten aangevuld worden met kwalitatieve in de huisartsenpraktijken van diverse landen om de behoefte en motivatie van huisartsen voor ondersteuning in management van DM te peilen.
Literatuur
- 1.↲Thaw KT, Wareham N, Luben R, Bingham S, Oakes S, Welch A, et al. Glycated haemoglobin, diabetes, and mortality in men in Norfolk cohort of European prospective investigation of cancer and nutrition (EPIC-Norfolk). BMJ 2001;322:15-8.
- 2.↲King H, Aubert RE, Herman WH. Global burden of diabetes, 1995-2025: prevalence, numerical estimates, and projections. Diabetes Care 1998;21:1414-31.
- 3.↲Amos AF, McCarty DJ, Zimmet P. The rising global burden of diabetes and its complications: estimates and projections to the year 2010. Diabet Med 1997;14(suppl5):S1-85.
- 4.↲American Diabetes Association. Screening for type 2 diabetes. Diabetes Care 2000;23(suppl):S20-3.
- 5.↲De Fine Olivarius N, Beck-Nielsen H, Helms Andreasen A, Hørder M, Pedersen PA. Randomised controlled trial of structured personal care of type 2 diabetes mellitus. BMJ 2001;323:970-5.
- 6.↲Goyder EC, McNally PG, Drucquer M, Spiers N, Botha JL. Shifting of care for diabetes from secondary to primary care, 1990-1995: review of general practices. BMJ 1998;316:1505-6.
- 7.↲↲↲↲↲↲Rutten GEHM, Verhoeven S, Heine RJ, De Grauw WJC, Cromme PVM, Reenders K, et al. NHG-Standaard Diabetes Mellitus type 2 (eerste herziening). Huisarts Wet 1999;42:67-84.
- 8.↲↲↲↲Hutchinson A, Mc Intosh A, Feder G, Home PD, Young R. Clinical guidelines for type 2 diabetes. Prevention and management of foot problems. Royal College of General Practitioners Effective Clinical Practice Programme, April 2000.
- 9.↲↲↲↲↲↲Société Scientifique de médecine Générale. Recommendations de Bonne pratique. Diabète de type 2. Http://www.ssmg.be/docs/rbp/rbp_diabete2.html.
- 10.↲↲↲↲↲Grupo De Estudios De La Diabetes En La Atención Primaria De salud (GEDAPS). Guía para el tratamiento de la diabetes tipo2 en la atención primaria (3 edición). Madrid: Harcourt Brace, 2000.
- 11.↲Bartelds AIM. Continuous Morbidity Registration at Dutch Sentinel Stations in 2000. Utrecht: NIVEL (Netherlands Institute for Health Services Research), 2002.
- 12.↲Fleming DM, Ross AM, Stokes JM, Barley MA, Goodwin K. Annual Report of the Weekly Returns Service, 2000. Birmingham: Birmingham Research Unit of the Royal College of General Practitioners, 2001.
- 13.↲Lobet MP, Stroobant A, Mertens R, Van Casteren V, Walckiers D, Masuy-Stroobant G, et al. Tool of validation of sentinel general practitioners in the Belgian health care system. Int J Epidemiol 1987;16:612-8.
- 14.↲Vega Alonso AT, Gil Costa M, Ruiz Cosin C, Zapatero Villalonga E. La Red de Médicos Centinelas de Castilla y León : aplicación del análisis de conglomerados para la obtención de una población representativa. Gac Sanit 1990;4:184-8.
- 15.↲Schellevis FG, Van de Lisdonk E, Van der Velden J, Van Eijk JThM, Van Weel C. Validity of diagnoses of chronic diseases in general practice. The application of diagnostic criteria. J Clin Epidemiol 1993;46:461-8.
- 16.↲Norusis MJ. SPSS/PC V2.0 Base Manual. Gorinchem: SPSS International BV, 1990.
- 17.↲Griffin S. Diabetes care in general practice: meta-analysis of randomised controlled trials. BMJ 1998;317:390-5.
- 18.↲Worrall G, Freake D, Kelland J, Pickle A, Keenan T. Care of patients with type II diabetes: a study of family physicians’ compliance with clinical guidelines. J Fam Pract 1997;44:374-81.
- 19.↲Bouma M, Dekker JH, Van Eijk JthM, Schellevis FG, Kriegsman DMW, Heine RJ. Metabolic control and morbidity of Type 2 diabetic patients in a general practice network. Fam Pract 1999;16:402-6.
- 20.↲Dunn NR, Bough P. Standards of care of diabetic patients in a typical English community Br J Gen Pract 1996;46:401-5.
- 21.↲Hetlevik I, Holmen J, Midthjell K. Treatment of diabetes mellitus - physicians’ adherence to clinical guidelines in Norway. Scand J Prim Health Care 1997;15:193-7.
- 22.↲Stevenson K, Baker R, Farooqi A, Sorrie R, Khunti K. Features of primary health care teams associated with successful quality improvement of diabetes care: a qualitative study. Fam Pract 2001;18:21-6.
- 23.↲↲Fleming DM, Schellevis FG, Van Casteren V. The prevalence of known diabetes in eight European countries. Eur J Public Health 2004;14:10-4.
- 24.↲Elder NC, Muench J. Diabetes care as public health. J Fam Pract 2000;49:513-4.
- 25.Narayan KMV, Bowman BA, Engelgau ME. Prevention of type 2 diabetes. New study from Finland shows that lifestyle changes can be made to work. BMJ 2001;323:63-4.
- 26.Kinmonth AL, Griffin S, Wareham NJ. Implications of the United Kingdom Prospective Diabetes Study for general practice care of type 2 diabetes. Br J Gen Pract 1999;49:692-4.
- 27.Van Loon H, Deturck L, Buntinx F, Heyrman J, Degroote L, De Koker K, et al. Quality of life and effectiveness of diabetes care in three different settings in Leuven. Fam Pract 2000;17:167-72.
- 28.Pill R, Stott NCH, Rollnick SR, Rees M. A randomized controlled trial of an intervention designed to improve the care given in general practice to Type II diabetic patients: patient outcomes and professional ability to change behaviour. Fam Pract 1998;15:229-35.
- 29.Lawler FH, Viviani N. Patient and physician perspectives regarding treatment of diabetes: compliance with practice guidelines. J Fam Pract 1997;44:369-73.
- 30.↲Brown JB, Harris SB, Webster-Bogaert S, Wetmore S, Faulds C, Stewart M. The role of patient, physician and systemic factors in the management of type 2 diabetes mellitus. Fam Pract 2002;19:344-9.
Reacties
Er zijn nog geen reacties.