De kern
-
Het gianotti-crostisyndroom is een onschuldig viraal exantheem, dat zonder behandeling binnen 2 maanden geneest.
-
Kenmerkend zijn symmetrische papulovesiculeuze huidafwijkingen op wangen, billen en de strekzijde van de extremiteiten.
-
Meestal komt de ziekte voor bij kinderen van 1-6 jaar na een virale infectie (bijvoorbeeld epstein-barrvirus).
-
In zeldzame gevallen kan er een ernstige onderliggende infectie zijn, zoals hepatitis B of hiv.
Het gianotti-crostisyndroom (GCS) is een viraal exantheem dat met name voorkomt bij kinderen van 1–6 jaar die een virusinfectie hebben doorgemaakt. 1 Een andere benaming is papulaire acrodermatitis. De huiduitslag is vaak symmetrisch en heeft als voorkeurslokaties het gelaat, de billen en de extremiteiten. De laesies genezen restloos binnen 10–60 dagen. 2 , 3
Etiologie en pathogenese
Ferdinando Gianotti beschreef de aandoening voor het eerst in 1953 als een para-infectieus exantheem dat zich van veel andere virale exanthemen onderscheidt door de relatief lange aanwezigheid van de huiduitslag. In 1958 publiceerde hij samen met zijn collega Agostino Crosti een tweede artikel, waarna de aandoening naar hen vernoemd werd. 4 Soms is ook het köbnerfenomeen aanwezig, waarbij huidafwijkingen zich groeperen overeenkomstig een eerder niet-specifiek huidletsel. 5 Het GCS werd eerst vooral geassocieerd met het hepatitis B-virus (HBV), maar door de jaren heen is gebleken dat het kan optreden na verschillende virale en bacteriële infecties, en na vaccinaties [tabel 1]. 6 Tegenwoordig is het epstein-barrvirus (EBV) de meest voorkomende trigger en komt HBV als trigger nog zelden voor. 1 , 2
De pathofysiologie van het GCS is niet geheel duidelijk. Opvallend is dat het syndroom vaker voorkomt bij kinderen met atopische aandoeningen en bij volwassenen alleen onder vrouwen. Dit doet vermoeden dat behalve de trigger ook andere factoren een rol spelen, bijvoorbeeld atopie en hormonale factoren. 1 , 2
Het GCS begint met een acute eruptie van talrijke monomorfe, roze tot roodbruine papels of papulovesikels, die kunnen conflueren en licht kunnen jeuken. De uitslag is meestal symmetrisch verdeeld over de extremiteiten, de billen en het gelaat. Soms heeft de patiënt kort tevoren een bovensteluchtweginfectie of diarree gehad. 1 Dit zou kunnen duiden op een EBV-infectie of op een andere trigger [tabel 1]. Bij uitzondering kan de uitlokkende infectie ernstige klachten veroorzaken, bijvoorbeeld een HBV-infectie. In zeldzame gevallen kan het GCS recidiveren bij hernieuwde blootstelling aan dezelfde infectieuze trigger. 7
Differentiaaldiagnose
In de differentiaaldiagnose staan andere virale exanthemen zoals erythema infectiosum, lichen planus, scabiës, papulaire urticaria en erythema exsudativum multiforme. Laatstgenoemd erytheem onderscheidt zich van het GCS door de kenmerkende schietschijflaesies en doordat ook de slijmvliezen kunnen zijn aangedaan. 1 , 3
Epidemiologie
Het GCS komt wereldwijd voor, vermoedelijk vaker dan dat de diagnose gesteld wordt, want patiënten gaan er niet altijd mee naar een dokter en deze herkent het beeld ook niet altijd. 8 Er zijn geen incidentie- of prevalentiecijfers. Huisartsen registreren de aandoening waarschijnlijk onder ICPC-code S07 (gegeneraliseerde roodheid/erytheem huid) en die zal maar voor een klein deel GCS vertegenwoordigen. Het syndroom komt vooral voor bij kinderen van 1–6 jaar, in zeldzame gevallen ook bij oudere kinderen of volwassenen. Op de kinderleeftijd zijn jongens en meisjes even vaak aangedaan, maar bij volwassenen lijkt het GCS voornamelijk voor te komen bij vrouwen. 5
Waarmee komt de patiënt?
Vaak zal een ouder met het kind naar het spreekuur komen vanwege ongerustheid over de langdurige huiduitslag. Ook (lichte) jeuk kan een reden zijn om naar de dokter te gaan.
Anamnese
Vraag:
-
naar het begin van de huiduitslag
-
naar bijkomende ziekteverschijnselen
-
naar het beloop van de klachten
-
naar eerdere soortgelijke klachten
-
naar een voorafgaande periode met koorts, luchtweginfectie of diarree
-
of er sprake is van jeuk
-
of de patiënt recent vaccinaties heeft gehad
-
of er mensen in de omgeving met dezelfde klachten zijn
Onderzoek
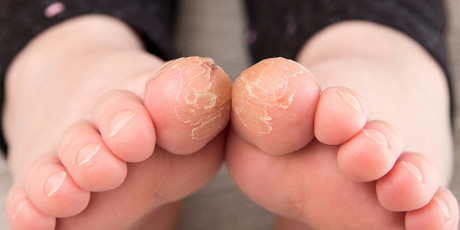
Het klinische beeld toont een niet-acuut ziek kind met symmetrisch verdeelde, roodbruine papels of papulovesikels op het gelaat, de extremiteiten en de billen [figuur 1 en 2]. In geval van jeuk kunnen krabeffecten worden gezien. De handpalmen, voetzolen en romp doen zelden mee. Daarnaast kan er sprake zijn van lymfadenopathie. In zeldzame gevallen kan er sprake zijn van hepatosplenomegalie, passend bij een onderliggende infectie met EBV, HBV of cytomegalovirus. Hongkongse onderzoekers hebben in 2015 diagnostische criteria voor het GCS voorgesteld [tabel 2]. 3
Figuur 1 | Voeten van een baby met gianotti-crostisyndroom
Figuur 2 | Arm van een meisje met gianotti-crostisyndroom
Kenmerkend zijn de symmetrische papulovesiculeuze huidafwijkingen op de wangen, billen en de strekzijde van de extremiteiten.
Aanvullend onderzoek
GCS is een klinische diagnose. Aanvullend onderzoek is alleen geïndiceerd bij vermoeden van een ernstige onderliggende aandoening, bijvoorbeeld bij een ziek kind, icterus of bij een pijnlijke of vergrote lever bij lichamelijk onderzoek.
Laboratoriumonderzoek kan, afhankelijk van de onderliggende aandoening, wijzen op lymfocytose, lymfopenie, monocytenstijging of een verstoorde leverfunctie. Op indicatie kan ook bloedonderzoek worden overwogen naar EBV en CMV, anti-HAV-IgM en -IgG, HBsAG, anti-HCV-IgG of hiv-antistoffen.
Bij histologisch onderzoek worden vesiculaire en niet-vesiculaire afwijkingen gezien, en een perivasculair infiltraat dat voornamelijk uit T-cellen en dendrieten bestaat, zoals bij veel inflammatoire huidaandoeningen. Weefselonderzoek is niet specifiek genoeg om als diagnostisch instrument te dienen en wordt daarom niet geadviseerd. 1
Wat is aangetoond?
We vonden geen wetenschappelijk onderzoek met voldoende bewijskracht naar de diagnostiek of behandeling van GCS. De adviezen berusten op consensus en ervaring. 1 , 8
De meest voorkomende onderliggende infectieuze triggers van het GCS zijn alleen onderwerp geweest van patiëntbeschrijvingen en kleinschalig onderzoek. In een onderzoek onder 29 kinderen met CGS werd bij slechts 10 van hen een oorzaak gevonden. Bij 5 kinderen was de oorzaak een recente EBV-infectie, bij de 5 anderen waren dat 5 verschillende pathogenen. 9 In een ander onderzoek onder 7 kinderen met GCS werd bij 4 van hen een recente EBV-infectie vastgesteld en ging bij 2 kinderen een DKTP- of poliovaccinatie vooraf aan de klachten. Bij 1 kind werd de trigger niet gevonden. 10
Beleid
Afwachtend beleid
De huidafwijkingen verdwijnen spontaan binnen 10–60 dagen en hebben geen schadelijke langetermijngevolgen. Behandeling is niet nodig. Het is belangrijk de ouders gerust te stellen met uitleg over het goedaardige beloop.
Jeuk
Bij jeukklachten kan eventueel kortdurend een lokale corticosteroïdcrème of oraal antihistaminicum worden voorgeschreven. Het effect hiervan is echter nooit onderzocht bij patiënten met het GCS.
Wanneer verwijzen?
De huisarts kan kinderen met het GCS monitoren en behandelen. Verwijs bij twijfel over de diagnose naar de dermatoloog, bij een mogelijk ernstige onderliggende aandoening naar de kinderarts. Voor hepatitis A, B of C geldt een meldingsplicht aan de GGD.
Preventie en voorlichting
Het GCS heeft een goedaardig beloop; de huiduitslag verdwijnt spontaan binnen 10–60 dagen en laat geen littekens achter. De huidaandoening kan optreden bij veel verschillende infectieziekten, maar de precieze oorzaak is onbekend. Er zijn geen preventieve maatregelen bekend om het GCS te voorkomen. In zeer zeldzame gevallen kan het recidiveren. Indien het GCS optreedt na een vaccinatie, is dat geen contra-indicatie voor volgende vaccinaties. 7
Kleine Kwalen Online
De kleine kwaal bij kinderen Gianotti-Crostisyndroom is tijdelijk - tot 02-03-2023 - gratis in te zien op Kleine Kwalen Online.
| Virussen |
|
| Bacteriën |
|
| Vaccinaties | DKTP, BMR, hepatitis A en B, Japanse encefalitis |
| Er is sprake van GCS als: |
■ bij ≥ 1 consult alle positieve klinische kenmerken aanwezig zijn ■ bij geen van de consulten een negatief klinisch kenmerk aanwezig is ■ geen aandoening in de differentiaaldiagnose waarschijnlijker is dan GCS ■ de bevindingen uit histologisch onderzoek passen bij GCS |
| Positieve klinische kenmerken |
■ monomorfe, afgeplatte, roodbruine papels of papulovesikels met een diameter van 1–10 mm ■ ≥ 3 van de volgende 4 huidoppervlakten zijn aangedaan:
■ ≥ 10 dagen aanwezig |
| Negatieve klinische kenmerken |
■ uitgebreide laesies op de romp ■ schilferige laesies |
Reacties
Er zijn nog geen reacties.