De kern
-
Sinds 2022 is de incidentie van invasieve infecties met groep A-streptokokken (iGAS-infecties) bij kinderen van 0-5 jaar sterk toegenomen.
-
De ziektebeelden zijn zeer divers en niet altijd snel herkenbaar. Wees alert op alarmsymptomen als een kind koorts heeft en verwijs bij een vermoeden van een iGAS-infectie onmiddellijk naar een kinderarts of SEH.
-
Aanwijzingen voor een iGAS-superinfectie bij een varicella-infectie: nog steeds of opnieuw koorts na dag 3-4, met pijnlijke extremiteiten of aanwijzingen voor een bacteriële huidinfectie.
-
Aanwijzingen voor een iGAS-superinfectie bij een influenza-achtig beeld: niet opknappen of verslechtering.
-
De meldingsplicht is sinds januari 2023 verruimd en geldt nu voor alle iGAS-ziektebeelden.
-
Gezinsgenoten van een iGAS-patiënt lopen extra risico en komen in aanmerking voor antibiotische profylaxe.
Casus | Pijnlijke macula na waterpokken
Emma is 3 jaar en heeft een blanco voorgeschiedenis. Ze ontwikkelde 3 dagen na het ontstaan van waterpokken een rode, pijnlijke macula met onderliggende verharding ter hoogte van de pubis. Sinds 1 dag was de koorts toegenomen. Emma werd opgenomen met de werkdiagnose ‘GAS-cellulitis als superinfectie op varicellazosterinfectie’. Ze kreeg intraveneus amoxicilline/clavulaanzuur, maar desondanks breidden de huidafwijkingen zich uit en hielden de koortspieken aan. De kinderarts dacht differentiaaldiagnostisch aan fasciitis necroticans en voegde clindamycine toe aan de medicatie. De kinderchirurg vond geen aanwijzingen voor fasciitis necroticans, maar wel ontwikkelde Emma een abces van de buikwand waarvoor incisie en drainage werd verricht. Op basis van de kweekuitslagen bleek zij inderdaad een GAS-infectie te hebben. Na een ziekenhuisopname van 10 dagen kon zij met amoxicilline/clavulaanzuur en clindamycine oraal naar huis.
Casus | Pleura-empyeem na een luchtweginfectie
Aya is 5 jaar en heeft een blanco voorgeschiedenis. Ze had sinds 4 dagen klachten van rinitis, hoesten, rode huiduitslag en koorts. Op dag 5 werd zij zieker en gingen de ouders met haar naar de huisarts. Deze dacht aan een virusinfectie en schreef paracetamol voor, maar Aya’s ouders zagen dat ze niet lekker bleef en pijn had en namen later die dag contact op met de HAP. De dienstdoende huisarts zag een matig ziek meisje met CRP 200 mg/L en stuurde Aya in naar de SEH. Daar zag men een ziek meisje met versnelde ademhaling en verlaagde saturatie. De X-thorax toonde een pneumonie met pleura-empyeem. Aya werd opgenomen, het empyeem werd gedraineerd en ze kreeg intraveneus amoxicilline/clavulaanzuur en clindamycine. Uit het pleuravocht werd GAS gekweekt. Aya werd 4 weken intraveneus en 2 weken oraal behandeld met amoxicilline/clavulaanzuur. Ze herstelde goed.
Sinds begin 2022 signaleren kinderartsen een toename van het aantal invasieve infecties door groep A-streptokokken (GAS) bij kinderen, vooral in de leeftijd 0-5 jaar. De toename speelt in Nederland en in verschillende andere Europese landen, waaronder het Verenigd Koninkrijk en Zweden. 1 Zoals de beide casussen in dit artikel laten zien, kunnen de infecties allerlei vormen aannemen die voorheen weinig voorkwamen. Daarom is het zaak dat huisartsen én ouders extra waakzaam zijn wanneer een kind dat een luchtweginfectie of waterpokken heeft, achteruitgaat of plotseling weer zieker wordt na aanvankelijk herstel. Het kind moet dan met spoed opnieuw beoordeeld worden om te kijken of een verwijzing noodzakelijk is.
Pathofysiologie
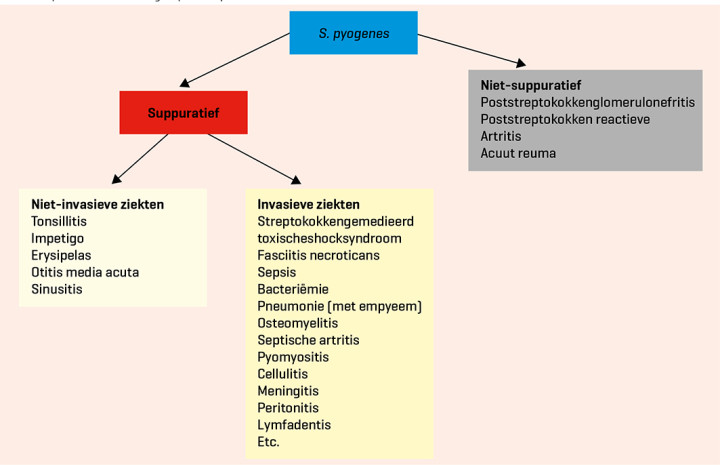
GAS-infecties worden veroorzaakt door de grampositieve bacterie Streptococcus pyogenes. Groep A-streptokokken veroorzaken veel verschillende ziektebeelden, zowel niet-invasieve als invasieve [figuur]. Bij een invasieve GAS-infectie (iGAS-infectie) zijn de streptokokken doorgedrongen tot een lichaamscompartiment dat normaal steriel is, zoals de bloedbaan of pleura. De daaruit volgende ziektebeelden zijn zeer divers en omvatten bijvoorbeeld fasciitis necroticans, streptokokkengemedieerd toxischeshocksyndroom (STSS), bacteriëmie, sepsis, meningitis, septische artritis, osteomyelitis, pneumonie en pleura-empyeem. De morbiditeit en mortaliteit zijn aanzienlijk en nemen klaarblijkelijk toe. In hoge-inkomenslanden was de mortaliteit 2-3%; dat lijkt in 2022 in Nederland toegenomen tot 9%. 2
Figuur | Overzicht presentatievormen groep A-streptokokinfecties
Bij Emma en Aya kon de behandeling tijdig worden gestart, maar soms kan een iGAS-infectie een zeer snel beloop hebben. Door de massale ontstekingsreactie ontstaat dan een gecombineerde circulatoire en respiratoire insufficiëntie. Het is van groot belang om een iGAS-infectie snel te herkennen en de patiënt met spoed naar een ziekenhuis te verwijzen.
Toenemende incidentie
Sinds 2022 stijgt het aantal iGAS-infecties bij kinderen. Het RIVM registreerde in 2022 een verzevenvoudiging van het aantal meldingen bij kinderen van 0-5 jaar, van gemiddeld 6 per jaar in 2016-2019 naar 42 alleen al in 2022. 3 Tot januari 2023 waren niet alle iGAS-ziektebeelden meldingsplichtig; dat gold alleen voor fasciitis necroticans, STSS en puerpurale koorts/sepsis. Gegevens van 7 Nederlandse ziekenhuizen over alle iGAS-ziektebeelden bij kinderen van 0-18 jaar laten dezelfde toename zien, met daarbij ook een verschuiving in klinische presentatie. Waren vroeger de meest voorkomende ziektebeelden sepsis en ‘overig’ (vooral abcessen op diverse locaties), in 2022 was de meest gestelde diagnose ‘pneumonie met empyeem’ en werd ook fasciitis necroticans veel vaker gezien. 2
Er zijn verschillende hypotheses over de oorzaak van deze groei. 2 Een theorie luidt dat kinderen door de COVID-19-maatregelen minder immuniteit hebben opgebouwd voor S. pyogenes én voor respiratoire virussen. 4
Anderen denken aan een verhoogde activiteit van cocirculerende virussen, met varicella en influenza als bekende risicofactoren voor iGAS-infecties. 5 , 6 Een derde hypothese is dat steeds meer infecties veroorzaakt worden door een GAS-variant met verhoogde toxineproductie (M1UK). 6
Risicofactoren
Onderzoekers hebben een aantal predisponerende factoren gevonden voor iGAS-infecties, waaronder varicella, influenza, verstoorde of onderdrukte afweer, maligniteiten en leeftijd < 1 jaar. Welke factoren leiden tot een invasieve in plaats van een niet-invasieve GAS-infectie of tot dragerschap, is echter nog onduidelijk.
Oplettendheid is dus geboden bij ieder kind dat koorts heeft en/of een zieke indruk maakt [kader 1]. iGAS-infecties zijn vaak bacteriële superinfecties van een voorafgaande influenza- of varicella-infectie. Zo kan een iGAS-infectie na influenza leiden tot pneumonie met pleura-empyeem. Waterpokken kunnen, als het kind al drager is van GAS, een porte d’entrée zijn voor sepsis, artritis, cellulitis, abces, erysipelas en in zeldzame gevallen fasciitis necroticans. Houd hier rekening mee als een kind met een varicella-infectie na dag 3-4 nog steeds koorts heeft of opnieuw koorts krijgt.
Kader 1 | Alarmsymptomen bij een kind met koorts
-
Ernstig zieke indruk
-
Verlaagd bewustzijn
-
Zwak, op hoge toon of continu huilen
-
Meningeale prikkelingsverschijnselen en/of bomberende fontanel
-
Aanhoudend braken
-
Petechiën
-
Bleek of grauw zien
-
Verminderde huidturgor
-
Tekenen van ernstige tachypneu en/of dyspneu (neusvleugelen, intrekkingen)
-
Verminderde perifere circulatie
-
(capillaire refilltijd ≥ 3 s)
-
Status epilepticus, focale neurologische tekenen, focale convulsies
Beleid
Een gecompliceerde GAS-infectie kan met antibiotica worden behandeld. Zoals beschreven kunnen GAS-infecties diverse ziektebeelden geven, die zich bij een iGAS-infectie bovendien snel kunnen ontwikkelen. Dat maakt tijdige herkenning soms moeilijk. Daarom is het vermoeden van een iGAS-infectie een indicatie voor spoedverwijzing naar een kinderarts (bij fasciitis necroticans naar een kinderchirurg).
Gezien de ernst en de mogelijk snelle progressie is verdere diagnostiek in de huisartsenpraktijk af te raden. Wees alert bij kinderen met koorts of een infectie en denk aan snelle beoordeling en laagdrempelige verwijzing in de volgende situaties:
-
koorts met de bekende alarmsymptomen volgens de NHG-Standaard Kinderen met koorts [kader 1]) of met een gerapporteerde ‘knik in het verhaal’ of gerapporteerde (snelle) achteruitgang
-
nog steeds of opnieuw koorts na dag 3-4 bij een varicella-infectie
-
niet opknappen of verslechteren bij een influenza-achtig beeld
-
vermoeden van fasciitis necroticans
Informeer ook de ouders goed en op de juiste manier over alarmsymptomen en geef duidelijke instructies zodat zij aan de bel kunnen trekken bij klinische verslechtering.
Uitbreiding van de meldingsplicht en profylaxe van huisgenoten
In januari 2023 besloot het RIVM de meldingsplicht en het bijbehorende beleid voor contacten van iGAS-patiënten per direct te verruimen naar alle iGAS-ziektebeelden. Huisgenoten en vergelijkbare contacten hebben namelijk een verhoogde kans op een iGAS-infectie. Volgens het RIVM blijft deze verruiming voorlopig van kracht. In principe besluit de GGD of er een indicatie is voor profylaxe van huisgenoten; dit zal afhangen van de mate en de periode van contact. De GGD zal de profylaxe afstemmen met de behandelend arts [kader 2]. 6
De LCI-richtlijn adviseert nauwe contacten van iGAS-patiënten om tot 30 dagen na het laatste contact direct medische zorg te zoeken bij symptomen van een GAS- of iGAS-infectie:
-
zoek bij iGAS-symptomen met spoed medische beoordeling en behandeling
-
neem bij klachten van een niet-invasieve GAS-infectie tijdig contact op met de huisarts
Nauwe contacten van een patiënt met iGAS kunnen op het spreekuur komen met een klinisch beeld dat past bij een GAS-infectie. Het advies is dan om laagdrempelig antibiotica te starten. Volg daarbij de adviezen voor therapeutisch beleid uit de relevante NHG-Standaard.
Kader 2 | Profylaxe van huisgenoten
Kinderen > 1 maand:
-
eerste keus: azitromycine oraal 1 dd 20 mg/kg gedurende 3 dagen
-
tweede keus: combinatie penicilline V of feneticilline oraal 30-50 mg/kg per dag in 3 doses, gedurende 10 dagen, met rifampicine 2 dd 10 mg/kg gedurende dag 1-4
-
derde keus: clindamycine oraal 25 mg/kg per dag in 4 doses, gedurende 10 dagen
Neonaten (< 1 maand):
-
eerste keus: amoxicilline oraal 60 mg/kg per dag in 2 doses gedurende 10 dagen, maximaal 3 g per dag (voor behandeling van ernstige bacteriële infecties, zie Kinderformularium en LCI-richtlijn)
-
tweede keus: azitromycine oraal 1 dd 20 mg/kg gedurende 3 dagen (voor behandeling van Chlamydia trachomatis, zie Kinderformularium)
Vervolgonderzoek
In het kader van de toename van iGAS-infecties werken de Nederlandse kinderartsen samen in het COPP-iGAS-consortium om de epidemiologie, de risicofactoren en het beloop van iGAS-infecties bij kinderen in de tweede lijn in kaart te brengen (zie www.infectiekids.nl).
Literatuur
- 1.↲Communicable disease threats report week 49, 4-10 december 2022. Solna (S): European Centre for Disease Prevention and Control, 2022.
- 2.↲↲↲Van Kempen EB, Bruijning-Verhagen PC, Borensztajn D, Vermont CL, Quaak MS, Janson J, et al. Increase in invasive group a streptococcal infections in children in the Netherlands, a survey among 7 hospitals in 2022. Pediatr Infect Dis J 2023;42:e122-4.
- 3.↲Meldingen van invasieve GAS-infecties in Nederland. Bilthoven: Rijksinstituut voor Volksgezondheid en Milieu, 2023. Ivm.nl/groep A-streptokokkeninfecties-gas/meldingen-van-invasieve-gas-infecties-in-nederland, geraadpleegd 17 maart 2023.
- 4.↲Kruizinga MD, Peeters D, Van Veen M, Van Houten M, Wieringa J, Noordzij JG, et al. The impact of lockdown on pediatric ED visits and hospital admissions during the COVID19 pandemic: a multicenter analysis and review of the literature. Eur J Pediatr 2021;180:2271-9.
- 5.↲Guy R, Henderson KL, Coelho J, Hughes H, Mason EL, Gerver SM, et al. Increase in invasive group A streptococcal infection notifications, England, 2022. Euro Surveill 2023;28:2200942.
- 6.↲↲↲LCI-richtlijn groep A-streptokokkeninfectie. Bilthoven: Rijksinstituut voor Volksgezondheid en Milieu, 2023. Lci.rivm.nl/richtlijnen/groep-streptokokkeninfectie, geraadpleegd 17 maart 2023.
Reacties
Er zijn nog geen reacties.