Samenvatting
Chavannes NH, Schermer TRJ, Wouters EFM, Akkermans RP, Dekhuijzen PNR, Muris JWM, et al. Het nut van de orale prednisontest bij de behandeling van COPD in de eerste lijn. Huisarts Wet 2010;5:272-6. Doel We gebruikten de orale prednisontest om te achterhalen welke COPD-patiënten baat konden hebben bij behandeling met inhalatiesteroïden. Eerdere onderzoeken hadden betrekking op geselecteerde patiënten die niet representatief zijn voor de grote groep COPD-patiënten die onder behandeling staan van een huisarts. Methode We includeerden rokers en voormalige rokers met chronische bronchitis of COPD. Voorafgaand aan randomisatie ondergingen zij een orale prednisontest (14 dagen 30 mg) in een driejarige gerandomiseerde klinische trial (COOPT-trial). We verrichtten voor en na de prednisontest longfunctiemetingen. Responders en non-responders classificeerden we aan de hand van (inter)nationale criteria. Met behulp van analysetechnieken voor herhaalde metingen vergeleken we daarna de effectiviteit van geïnhaleerd fluticason (FLU) ten opzichte van placebo. Uitkomstmaten waren kwaliteit van leven (Chronic Respiratory Disease Questionnaire), exacerbatiefrequentie en eensecondevolume (FEV) na luchtwegverwijding. Resultaten We randomiseerden 286 patiënten uit 44 huisartspraktijken. Negen tot 16% van de COPD-populatie classificeerden we als responder, afhankelijk van de gebruikte criteria. Gemiddeld bereikten responders niet het minimaal klinisch relevante verschil op de kwaliteit van leven, al vonden we een borderline significant effect van FLU (0,29 punten/jaar, p = 0,05). We zagen mogelijk klinisch relevante reducties in exacerbatiefrequentie (rate ratio 0,67) en FEV-achteruitgang (39 ml/jaar), maar deze bereikten geen statistische significantie. Conclusie De orale prednisontest onderscheidde een beperkt aantal eerstelijnspatiënten met COPD bij wie geen klinisch relevant effect van inhalatiesteroïden op de kwaliteit van leven optrad. Daarnaast zagen we geen significante effecten op exacerbatiefrequentie of longfunctiedaling.
Wat is bekend?
- COPD is een veelvoorkomend, heterogeen ziektebeeld in de eerste lijn.
- Er is behoefte aan valide tests om behandelresultaten te kunnen voorspellen.
Wat is nieuw?
- De orale prednisontest onderscheidt een beperkt aantal eerstelijnspatiënten en kan daarbij een klinisch relevant effect van inhalatiesteroïden niet voorspellen.
Inleiding
Het begrip chronic obstructive pulmonary disease (COPD) verwijst naar diverse groepen patiënten. Het gaat om patiënten met chronische bronchitis of emfyseem, met obesitas dan wel ernstige depletie, met volledig irreversibele obstructie of met een gedeeltelijk reversibele component naast een persisterende obstructie. Volgens de internationale GOLD-definitie,1 maar ook in de dagelijkse praktijk, vallen al deze groepen onder het heterogene ziektebeeld COPD. In veel (therapeutische) COPD-trials past men strikte toelatingscriteria toe om populatiehomogeniteit te waarborgen,23 wat de generaliseerbaarheid beperkt.4 Uit grote prospectieve onderzoeken blijkt dat hooggedoseerde inhalatiecorticosteroïden de progressieve achteruitgang van de longfunctie bij COPD niet klinisch relevant verlagen.2356 Deze gerandomiseerde onderzoeken excludeerden om methodologische redenen echter alle patiënten met enige vorm van reversibiliteit.7 In de dagelijkse praktijk gebruikt men de orale prednisontest veelal om patiënten met een respons op orale steroïden te identificeren, waarbij men aanneemt dat dit een gunstig effect van inhalatiecorticosteroïden voorspelt. Het is vooralsnog onduidelijk welk deel van de COPD-populatie een persisterende obstructie met een reversibele component op bronchodilatatie vertoont. Schattingen lopen uiteen van 10 tot 30%, afhankelijk van de klinische setting.789 Men neemt aan dat 20 tot 30% van de COPD-patiënten bij kortdurend oraal corticosteroïdengebruik een significante verbetering van de FEV1 doormaakt.7101112 Als er sprake is van persisterende obstructie met mogelijk een reversibele component was het tot voor kort de gewoonte om de prednisontest uit te voeren, al had men daarvan de validiteit niet vastgesteld en adviseerden diverse (inter)nationale richtlijnen verschillende afkappunten.113141516 Als gevolg van deze situatie zijn er uitgebreide discussies geweest over de voorspellende waarde en bruikbaarheid van een prednisontestrespons binnen de COPD-populatie.79 Kleine, kortdurende onderzoeken onder geselecteerde patiëntengroepen hebben verschillende regimes van prednisontests beschreven, wat resulteerde in een min of meer geaccepteerde vorm (14 dagen 30 mg prednison) in de diagnostische fase van COPD.17181920 Dit regime heeft men echter nooit prospectief gevalideerd in een eerstelijnspopulatie.21 Onderzoek bij patiënten met ernstig COPD zonder reversibiliteit heeft aangetoond dat de prednisontest volgens de criteria van de American Thoracic Society (ATS) niet bruikbaar is.22 Als gevolg hiervan concludeerde men dat de respons op een korte prednisonkuur een slechte voorspeller is van de langetermijnrespons op inhalatiesteroïden bij COPD. Met ons onderzoek wilden we nagaan in welke mate een positieve prednisontest de klinische effectiviteit van inhalatiesteroïden (tweemaal daags fluticasonpropionaat 500 ug) versus placebo voorspelt in een eerstelijnspopulatie van COPD-patiënten, gedurende drie jaar follow-up.
Methode
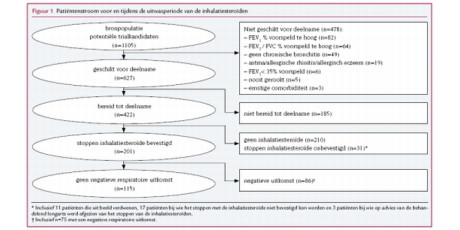
De COOPT-trial is een dubbelblinde, dubbeldummy, gerandomiseerd placebogecontroleerde klinische trial met een driejarige follow-up, die tussen 1998 en 2004 plaatsvond in 44 huisartsenpraktijken in Zuidoost-Nederland.23 Aan het onderzoek namen patiënten deel bij wie de huisarts chronische bronchitis of COPD had geconstateerd. Inclusie vond plaats wanneer de postbronchodilatatoire geforceerde eensecondewaarde (FEV1) tussen 40 en 90% lag en de FEV1/forced vital capacity (FVC) minder dan 88% (mannen) of 89% (vrouwen) bedroeg, volgens de destijds vigerende criteria van de European Respiratory Society (ERS).13 Een duidelijke voorgeschiedenis van astma, allergische rinitis of atopisch eczeem vormde een exclusiecriterium. Dat gold niet voor reversibiliteit op bronchodilatatie. Dit gerandomiseerde klinische onderzoek kende drie groepen, waarbij fluticasonpropionaat en N-acetylcysteïne de interventiegroepen vormden, en de placebogroep de derde groep uitmaakte. Om de behandelingsgroepen per onderzoekscentrum te balanceren genereerde een onafhankelijke statisticus een randomisatielijst, die was gebaseerd op een blokgrootte van drie voor behandelingsallocatie. Noch de onderzoekers, noch de patiënten waren op de hoogte van de groepstoewijzing. In deze analyse vergelijken we de groep patiënten die het fluticasonpropionaat 500 microg tweemaal daags in de vorm van droogpoederinhalatie per Diskus kreeg met de placebogroep. We stelden de uitkomstmaten na drie jaar vast: kwaliteit van leven, gemeten met de Chronic Respiratory Disease Questionnaire (CRQ),24 exacerbatiefrequentie en FEV1 na luchtwegverwijding. Een exacerbatie definieerden we als een episode met een of meer ongeplande contacten met een huisarts of longarts wegens verslechtering van respiratoire symptomen. De Medisch Ethische Commissies van de betrokken ziekenhuizen keurden het onderzoek goed en alle onderzoeksdeelnemers verleenden schriftelijke toestemming voor deelname.
Onderzoekspopulatie
Aan de start van het onderzoek ging een wash-outperiode van drie maanden vooraf, met als doel een mogelijk effect van het stoppen van inhalatiesteroïden of N-acetylcysteïne te voorkomen. Gedurende deze wash-outperiode trok 12% van de oorspronkelijke onderzoekskandidaten zich terug. Uiteindelijk kunnen we de onderzoekspopulatie omschrijven als door de huisarts gediagnosticeerde COPD-patiënten, die niet verslechterden wanneer ze gedurende drie maanden met inhalatiesteroïden stopten. Voorafgaand aan randomisatie ondergingen alle patiënten de orale prednisontest en verrichtten we voor- en nametingen van de longfunctie.
De orale prednisontest
De diagnostische prednisontest definieert men doorgaans als FEV1-metingen voor en na 14 dagen 30 mg oraal prednisongebruik. Diverse (inter)nationale richtlijnen verschillen echter wat betreft de afkappunten voor een positieve respons. Zo beschouwt de ATS een toename van > 12% en 200 ml ten opzichte van baseline als een positieve respons,14 terwijl de British Thoracic Society (BTS) een toename van > 15% ten opzichte van baseline als een positief resultaat ziet.15 De ERS adviseerde aanvankelijk een toename ≥ 10% van de voorspelde eensecondewaarde in haar richtlijn,13 maar heeft deze aanbeveling niet meer opgenomen in de ERS/ATS-richtlijnen uit 2004.25 Het Nederlands Huisartsen Genootschap (NHG) stelde in 2001 dat COPD-patiënten met een postbronchodilatatoire FEV1 < 80% van voorspeld een positieve respons vertoonden wanneer de verbetering boven 80% van voorspeld uitkwam.16 Inmiddels heeft men specifieke criteria voor een positieve respons verwijderd uit de Britse NICE-richtlijn en de GOLD-richtlijn.126
Statistiek
We toetsten verschillen in longitudinale scores met betrekking tot kwaliteit van leven, exacerbatiefrequentie en postbronchodilatatoire FEV1 volgens het intention to treat-principe. Daarbij maakten we gebruik van statistische technieken voor herhaalde metingen. We beschouwden het beloop in de placebogroep als een natuurlijk beloop, relatief aan de interventiegroepen. Voor statistische toetsing van verschillen in exacerbatiefrequentie hanteerden we een correlated time-event-model (GENMOD-procedure in SAS; poissondistributie, compound symmetry correlation structure).27 Om de effecten op de kwaliteit van leven te analyseren verrichtten we een longitudinale analyse op de CRQ-totaalscore, terwijl we analyses voor de afname van herhaalde FEV1-metingen gebruikten voor verschillen in de jaarlijkse longfunctie. Het regressiemodel voor deze uitkomsten vormde het uitgangspunt voor de correlatie tussen herhaalde metingen (PROC MIXED in SAS, compound symmetry correlation structure).28
Resultaten
Tabel 1 beschrijft de onderzoekspopulatie. Het aantal prednisontestresponders varieert van 25 (9%, ERS) tot 44 (16%, ATS), afhankelijk van de gebruikte richtlijn. Tot de responders behoort een significant hogere proportie vrouwen in vergelijking met non-responders, althans volgens alle internationale richtlijnen, maar niet volgens de oude standaard van het NHG. In de NHG-respondergroep zijn er significante verschillen tussen het gemiddelde aantal pakjaren, de postbronchodilatatoire eensecondewaarde en de graad van luchtwegobstructie, en de non-reponders. Dit verschil is echter niet significant volgens de indelingen van de andere richtlijnen. Tabel 2 bevat de langetermijneffectiviteit van fluticasonpropionaat versus placebo bij prednisontest-(non-)responders, gepresenteerd aan de hand van de verschillende richtlijnen. Uitkomstmaten zijn: exacerbatiefrequentie, kwaliteit van leven (CRQ) en beloop van postbronchodilatatoire FEV1. Gemiddeld genomen vonden we geen klinisch relevante verschillen in kwaliteit van leven. Responders volgens de ERS-criteria ervoeren van fluticason een borderline significant effect op de kwaliteit van leven (0,29 punten/jaar, p = 0,05), en in mindere mate bij responders volgens de BTS-criteria (0,26 punten/jaar, p = 0,06). ATS-responders vertoonden geen enkel significant effect van langetermijngebruik van inhalatiesteroïden. Mogelijk klinisch relevante reducties in exacerbatiefrequentie (rate ratio 0,67) en FEV1-daling (39 ml/jaar) traden op bij BTS-responders, maar deze bereikten geen statistische significantie. Deze niet-significante effecten waren vergelijkbaar (rate ratio 0,68, FEV1-daling 30 ml/jaar) bij ERS-responders, maar veel kleiner bij ATS-responders (rate ratio 0,78, FEV1-daling 8 ml/jaar) en afwezig bij NHG-responders.
| Totale groep | ERS | ATS | BTS | NHG | |||||
| resp. | non-resp. | resp. | non-resp. | resp. | non-resp. | resp. | non-resp. | ||
| Aantal (%) | 286 (100) | 25 (9) | 261 (91) | 44 (16) | 242 (84) | 35 (12) | 251 (88) | 26 (9) | 260 (91) |
| Leeftijd (spreiding) | 59,1 (34-76) | 59 | 59 | 59 | 59 | 59 | 59 | 57 | 59 |
| Geslacht (v/m) | 77/209 | 12/13* | 65/196 | 18/26* | 59/183 | 16/19* | 61/190 | 11/15 | 66/194 |
| Roken (huidig/gestopt) | 125/161 | 9/16 | 116/145 | 14/30 | 111/131 | 11/24 | 114/137 | 10/16 | 115/145 |
| Pakjaren | 28,2 (17,5) | 29 | 28 | 29 | 28 | 31 | 28 | 20* | 29 |
| FEV post-BD (% pred) | 69,4 (15,6) | 69 | 69 | 68 | 70 | 65 | 70 | 82* | 68 |
| FVC post-BD (% pred) | 89,9 (17,7) | 94 | 89 | 91 | 90 | 91 | 90 | 94 | 89 |
| FEV/FVC | 62,6 (11,8) | 60 | 63 | 61 | 63 | 58 | 63 | 71* | 62 |
| Reversibiliteit (%) | 6,2 (5,1) | 6 | 6 | 6 | 6 | 6 | 6 | 6 | 6 |
| BMI (kg/m) | 26,3 (4,4) | 26 | 26 | 25 | 27 | 25 | 27 | 26 | 26 |
| Uitkomstmaten | Totale groep | ERS | ATS | BTS | NHG | |||||
| resp. | non-resp. | resp. | non-resp. | resp. | non-resp. | resp. | non-resp. | |||
| Exacerbaties (aantal/jaar) | FLU | 0,98 | 0,71 | 0,93 | 0,56 | 0,96 | 0,63 | 0,95 | 0,96 | 0,91 |
| Pla | 0,73 | 1,04 | 0,70 | 0,73 | 0,73 | 0,94 | 0,70 | 0,69 | 0,73 | |
| Rate ratio | 1,30 | 0,68 | 1,33 | 0,77 | 1,32 | 0,67 | 1,36 | 1,39 | 1,25 | |
| Kwaliteit van leven (punten/jaar) | FLU | +0,15 | +0,30 | +0,14 | +0,29 | +0,14 | +0,29 | +0,14 | +0,09 | +0,16 |
| Pla | +0,13 | +0,01 | +0,13 | +0,09 | +0,13 | +0,03 | +0,13 | +0,13 | +0,12 | |
| Jaarlijks verschil (punten) | +0,02 | +0,29* | +0,01 | +0,20 | +0,01 | +0,26 | +0,01 | -0,04 | +0,04 | |
| FEV-change (ml/jaar) | FLU | -59 | -67 | -58 | -61 | -59 | -60 | -59 | -91 | -56 |
| Pla | -60 | -97 | -56 | -69 | -58 | -99 | -55 | -48 | -61 | |
| Jaarlijks verschil (ml) | +1 | +30 | -2 | +8 | -1 | +39 | -4 | -43 | +5 |
Beschouwing
Voor zover wij weten is dit het eerste prospectieve onderzoek dat in een eerstelijnspopulatie aan de hand van diverse criteria de respons op langetermijninhalatiesteroïden vergelijkt. We classificeerden tussen 9 en 16% van de COPD-populatie als een responder, afhankelijk van het gebruikte criterium. Gemiddeld vonden we geen klinisch relevante verschillen in ziektespecifieke kwaliteit van leven (gemeten met de CRQ). Responders volgens de voormalige ERS-richtlijn (FEV1-toename > 10% van voorspeld) ervoeren gedurende drie jaar behandeling een borderline significant effect van inhalatiesteroïden op de CRQ (0,29 punt/jaar, p = 0,05). We vonden een vergelijkbaar, maar niet-significant effect op de CRQ bij de voormalige BTS-richtlijn (0,26 punt/jaar, p = 0,06), terwijl ATS-responders minder effect vertoonden (0,20 punt/jaar). Mogelijk klinisch relevante reducties in exacerbatiefrequentie (rate ratio 0,67) en FEV1-daling (+ 39 ml/jaar) zagen we bij responders volgens de BTS-richtlijn, maar deze bereikten geen statistische significantie. Vergelijkbare resultaten vonden we bij de ERS-responders (rate ratio 0,68 en + 30 ml, respectievelijk), maar deze waren van een lagere orde als we de ATS-criteria hanteerden (rate ratio 0,77 en + 8 ml, respectievelijk). De voormalige NHG-richtlijn voor de prednisontest lijkt weinig nut te hebben, aangezien deze een groep COPD-patiënten selecteert die geen enkel effect van langetermijninhalatiesteroïden zal ervaren (CRQ -0,04 punt/jaar, rate ratio 1,39 en FEV1-daling -43 ml/jaar). Het enige andere prospectieve langetermijnonderzoek naar de prednisontest, het tweedelijns ISOLDE-onderzoek,22 concludeerde op basis van de ATS-criteria dat ‘… er geen relatie was tussen de kortetermijnrespons op prednison en de achteruitgang in FEV1 of gezondheidstoestand’. In feite onderschrijven onze resultaten deze conclusie, aangezien we hoogstens een borderline statistisch resultaat vonden bij gebruik van de ERS-criteria, maar bij geen van de andere richtlijnen. In ons onderzoek varieerde de proportie eerstelijnsresponders van 9% (ERS) tot 16% (ATS), wat lager is dan wat we op basis van de internationale literatuur hadden verwacht. Het is mogelijk dat ons onderzoek achteraf gezien een te lage power had, aangezien de literatuur uitgaat van 20 tot 30% responders. Daarnaast kunnen we niet uitsluiten dat we de proportie responders in ons onderzoek hebben onderschat, want de COOPT-trial heeft om ethische redenen voorzien in een wash-outperiode. Hierbij excludeerden we gedurende drie maanden voorafgaand aan de start van het onderzoek patiënten die meer dan twee exacerbaties hadden nadat ze met inhalatiesteroïden waren gestopt.29 In tegenstelling tot de ISOLDE-onderzoekers vonden we in onze populatie bij baseline-meting een significant verschil in geslacht tussen responders en non-responders. Vrouwen lijken extra gevoelig voor het ontwikkelen van COPD als ze worden blootgesteld aan dezelfde hoeveelheden tabak als mannen.30 De proportie vrouwelijke COPD-patiënten die reageerden op de prednisontest was in onze populatie ook significant hoger dan die van de non-responders. Daarom is nader onderzoek nodig naar de mogelijke geslachtsverschillen bij COPD, aangezien eerdere onderzoeken door de recente epidemiologische verschuiving bij COPD waarschijnlijk onvoldoende vrouwen hebben gerekruteerd. De baseline-verschillen in longfunctie en rookgedrag tussen responders en non-responders die we uitsluitend bij de NHG-richtlijn vonden, berusten mogelijk op het gebruik van een gefixeerd afkappunt als definitie van de respons (verbetering FEV1 tot boven 80% van voorspeld). Dat heeft opvallend weinig voorspellende waarde, zoals uit de resultaten blijkt. In dit onderzoek hanteerden we een duidelijke voorgeschiedenis van astma, allergische rinitis of atopisch eczeem als een exclusiecriterium. Reversibiliteit op bronchodilatatie was dat nadrukkelijk niet. We vonden echter geen relatie tussen de prednisonrespons en gemiddelde reversibiliteit op salbutamol, die met betrekking tot alle gehanteerde criteria en groepen goed te vergelijken was (zie tabel 1). Het is daarom uiterst relevant voor de klinische praktijk dat reversibiliteit op bronchodilatatie niet lijkt te corresponderen met prednisonresponsiviteit, aangezien men deze termen soms als parameters gebruikt van eenzelfde fenomeen. Onze gegevens suggereren dat een respons op orale steroïden is gerelateerd aan een onderliggend inflammatoir proces, dat fundamenteel verschilt van de respons op bronchodilatatie. Onze resultaten suggereren een borderline significant effect op de CRQ bij ERS-responders, maar de vraag is of dit klinisch relevant is. Het minimale klinisch relevante verschil op de CRQ is 0,5 punten, wat duidelijk hoger ligt dan de 0,29 punten in ons onderzoek. Het resultaat kunnen we dus als marginaal beschouwen. Daarentegen lijken de exacerbatiefrequentie (32% lager dan placebo) en zelfs de FEV1-achteruitgang (30 ml minder dan placebo) wel klinisch relevant te zijn, zowel in de ERS- als in de BTS-groepen (respectievelijk 33% minder exacerbaties en 39 ml/jaar minder FEV1-daling). Deze uitkomsten bereiken echter geen statistische significantie en daarom kunnen we ze niet als een positief resultaat beschouwen. Bij gebruik van de NHG-richtlijn uit 2001 zien we slechts negatieve effecten op al deze parameters (CRQ -0,04 punt/jaar, rate ratio 1,39 en FEV1-daling -43 ml/jaar), wat er in onze ogen terecht toe heeft geleid dat de orale prednisontest niet meer voorkomt in de herziene NHG-Standaard COPD.31
Conclusie
De orale prednisontest onderscheidde een beperkt aantal eerstelijnspatiënten met COPD, waarbij bleek dat inhalatiesteroïden geen klinisch relevant effect hebben op de kwaliteit van leven. Daarnaast vonden we geen significante effecten op exacerbatiefrequentie of longfunctiedaling.
Reacties
Er zijn nog geen reacties.