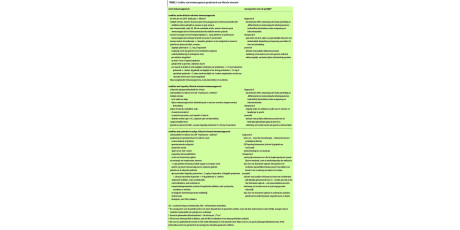
Kernboodschappen
-
Maak volgens een stappenplan onderscheid tussen benigne en (pre)maligne huidafwijkingen. Hierbij bepalen kleur en oppervlak tot welke groep differentiaaldiagnoses de afwijking behoort. Verifieer de diagnose bij een diagnose à vue.
-
Verwijs naar de dermatoloog bij een (sterk vermoeden van een) hoogrisico basaalcelcarcinoom, hoogrisico ziekte van Bowen, plaveiselcelcarcinoom, kerato-acanthoom of melanoom.
-
Maak in samenspraak met patiënten met een (vermoeden van een) actinische keratose of een basaalcelcarcinoom of de ziekte van Bowen, beide zonder hoogrisicokenmerken, de keuze tussen zelf behandelen of verwijzen.
-
Verricht voorafgaand aan behandeling in de huisartsenpraktijk histopathologisch onderzoek, omdat de histopathologische diagnose bepalend is voor het beleid. Bij een sterk vermoeden van een actinische keratose of een atypische naevus volstaat een klinische diagnose.
-
Histopathologisch onderzoek vindt plaats in de vorm van een stansbiopt; bij verdachte moedervlekken is ter uitsluiting van een melanoom een diagnostische excisie geïndiceerd.
-
Inspecteer voorafgaand aan histopathologisch onderzoek en/of behandeling de volledige huid, omdat het bestaan van meerdere verdachte huidafwijkingen een reden kan zijn voor verwijzing naar de dermatoloog.
-
Geef patiënten die in de huisartsenpraktijk worden behandeld instructie voor periodiek zelfonderzoek van de huid, met als doel recidieven en nieuwe uitingen van huidkanker tijdig te signaleren.
Na publicatie in H&W worden er soms nog wijzigingen doorgevoerd in de NHG-Standaard. Zie voor de meest recente versie www.nhg.org/standaarden
Inbreng van de patiënt
De NHG-Standaarden geven richtlijnen voor het handelen van de huisarts; de rol van de huisarts staat dan ook centraal. Daarbij geldt echter altijd dat factoren van de kant van de patiënt het beleid mede bepalen. Om praktische redenen komt dit uitgangspunt niet telkens opnieuw in de richtlijn aan de orde, maar wordt het hier expliciet vermeld. De huisarts stelt waar mogelijk zijn beleid vast in samenspraak met de patiënt, met inachtneming van diens specifieke omstandigheden en met erkenning van diens eigen verantwoordelijkheid, waarbij adequate voorlichting een voorwaarde is.
Afweging door de huisarts
Het persoonlijk inzicht van de huisarts is uiteraard bij alle richtlijnen een belangrijk aspect. Afweging van de relevante factoren in de concrete situatie zal beredeneerd afwijken van het hierna beschreven beleid kunnen rechtvaardigen. Dat laat onverlet dat deze standaard bedoeld is om te fungeren als maat en houvast.
Delegeren van taken
NHG-Standaarden bevatten richtlijnen voor huisartsen. Dit betekent niet dat de huisarts alle genoemde taken persoonlijk moet verrichten. Sommige taken kan de huisarts delegeren aan de praktijkassistente, praktijkondersteuner of praktijkverpleegkundige, mits zij worden ondersteund door duidelijke werkafspraken waarin is vastgelegd in welke situaties zij de huisarts moeten raadplegen en mits de huisarts toeziet op de kwaliteit. Omdat de keuze van de te delegeren taken sterk afhankelijk is van de lokale situatie, bevatten de standaarden daarvoor geen concrete aanbevelingen.
Evenmin bevatten standaarden gedetailleerde aanwijzingen over de beoordeling van het spoedeisende karakter van een hulpvraag als de patiënt zich telefonisch meldt bij de triagist tijdens avond-, nacht- en weekenddiensten of bij de praktijkassistente tijdens praktijkuren. Gedetailleerde informatie hierover is te vinden in de NHG-TriageWijzer. Ook bij telefonische spoedbeoordeling geldt dat de huisarts verantwoordelijk blijft en moet toezien op de kwaliteit.
Inleiding
De NHG-Standaard Verdachte huidafwijkingen geeft aanbevelingen voor de diagnostiek en behandeling van de meestvoorkomende vormen van huidkanker: het basaalcelcarcinoom, het plaveiselcelcarcinoom en het melanoom. Daarnaast besteedt deze standaard aandacht aan de diagnostiek en behandeling van premaligne huidafwijkingen, zoals actinische keratose en de ziekte van Bowen. Het plaveiselcelcarcinoom van de penis en vulva vallen buiten het bestek van deze standaard (zie hiervoor de NHG-Standaard Lichen sclerosus).
Aanleiding voor het ontwikkelen van deze standaard was dat huisartsen steeds vaker worden geconfronteerd met vragen over mogelijk (pre)maligne huidafwijkingen. Dit is te verklaren door de oplopende incidentie van huidkankerhuidkanker en de toenemende publieke aandacht hiervoor. De incidentie stijgt door een toename van de cumulatieve blootstelling aan de zon en zonnebanken in combinatie met een toegenomen levensverwachting. Tijdige herkenning en adequate behandeling zijn voor alle vormen van huidkanker van belang en de huisarts speelt hierbij een belangrijke rol.1
De standaard biedt een stappenplan om bij verdachte huidafwijkingen onderscheid te maken tussen benigne en (pre)maligne aandoeningen. Benigne huidafwijkingen presenteren zich vaak typischer en eenduidiger dan (pre)maligne huidafwijkingen. Voor het maken van onderscheid kan het dus helpen om benigne huidafwijkingen beter te herkennen. Daarom bevat de standaard kenmerken en afbeeldingen van relevante benigne huidafwijkingen. Wanneer de huisarts de diagnose à vue herkent, biedt de standaard handvatten om de diagnose te verifiëren aan de hand van de morfologische kenmerken en afbeeldingen. Bij een vermoeden van een (pre)maligne huidafwijking wordt aanvullend onderzoek verricht en/of verwezen. Bij klinisch zeker benigne aandoeningen is aanvullend onderzoek niet nodig en volstaat meestal geruststelling.
De in deze standaard besproken (pre)maligne huidafwijkingen komen veel minder vaak voor bij mensen met donkere huidtypen en daarom richt deze standaard zich, vooral met betrekking tot de diagnostiek, primair op patiënten met lichtere huidtypes. Wel bevat de standaard achtergronden over huidkanker bij mensen met donkere huidtypen.
Deze standaard is ontwikkeld in samenwerking met en sluit aan op richtlijnen van de Nederlandse Vereniging voor Dermatologie en Venereologie (NVDV) en het IKNL.2
Achtergrond
Begrippen
-
Verdachte huidafwijking: huidafwijking waarbij volgens de huisarts sprake zou kunnen zijn van een premaligne of maligne huidafwijking.
-
Premaligne huidafwijkingen: huidafwijkingen waarvan wordt verondersteld dat zij een verhoogd risico hebben op maligne ontaarding, en dus een ander beleid vergen dan benigne huidafwijkingen. Hieronder vallen actinische keratose, ziekte van Bowen, lentigo maligna en de atypische/dysplastische naevus.
-
Maligne huidafwijkingen: basaalcelcarcinoom, plaveiselcelcarcinoom (inclusief het kerato-acanthoom) en melanoom.3
-
Moedervlek/naevus: in deze standaard wordt een melanocytaire naevus (naevus naevocellularis) bedoeld, dus een goedaardige huidafwijking opgebouwd uit pigmentcellen (melanocyten).
-
Huidkleurig: zelfde kleur als de huid van de patiënt.
-
Niet-huidkleurig: donkerder dan de huid van de patiënt, of andere kleur, zoals blauw of rood. Bij het bepalen van de kleur wordt roodheid door erytheem (dat berust op lokale vaatverwijding, en dus bij druk verdwijnt) buiten beschouwing gelaten.
Epidemiologie algemeen
Huidkanker is de meestvoorkomende vorm van kanker in Nederland. In het algemeen komt huidkanker het meest voor bij oudere patiënten, maar de incidentie neemt in alle leeftijdsgroepen toe.
Het aantal volwassen patiënten dat de huisarts consulteerde met een vraag over een (voor de patiënt) verdachte huidafwijking steeg van 61 per 1000 in 2000 naar 94 per 1000 in 2010. Het aandeel van huidkanker in deze consulten is gestegen van 1 op de 18 in 2000 naar 1 op de 10 in 2010. In 2013 werd in de huisartsenpraktijk 3,7 keer per 1000 patiëntjaren (alle leeftijden) de diagnose maligniteit huid/subcutis (ICPC S77) gesteld.4
Etiologie/pathofysiologie algemeen
De belangrijkste etiologische factor bij (pre)maligne huidafwijkingen is overmatige blootstelling aan uv-licht, waardoor het DNA van de huid irreversibel beschadigd raakt. Zowel uv-A- als uv-B-straling is hiervoor verantwoordelijk.5 Een licht huidtype predisponeert voor beschadiging door zonlicht en voor het krijgen van huidkanker.6 Patiënten met actinische keratose en patiënten die ooit een basaalcel- of plaveiselcelcarcinoom hebben gehad, hebben een verhoogd risico op alle vormen van huidkanker.7 Patiënten met pigmentstoornissen, zoals albinisme (maar niet vitiligo), en patiënten met afwijkingen in het DNA-herstelmechanisme van de huid, zoals xeroderma pigmentosum, hebben vooral een verhoogd risico op basaalcel- en plaveiselcelcarcinoom. Hetzelfde geldt voor patiënten met een gestoorde immuniteit, al dan niet door het gebruik van immunosuppressieve medicatieimmunosuppressieve medicatie, zoals na orgaantransplantatie.8
Actinische keratose
Actinische keratose is een huidaandoening met verstoorde verhoorning die zich soms ontwikkelt tot een plaveiselcelcarcinoom. Ruim een derde van de Nederlandse bevolking ouder dan 50 jaar heeft actinische keratose. Ongeveer de helft heeft meer dan drie laesies.9 Actinische keratose kan spontaan in regressie gaan, maar recidiveert vaak. Het risico dat actinische keratose zich ontwikkelt tot een plaveiselcelcarcinoom is niet goed bekend en waarschijnlijk per laesie klein; minder dan 1% per jaar. Het cumulatieve risico kan bij meerdere laesies die jaren bestaan bij een patiënt echter aanzienlijk zijn.10
Basaalcelcarcinoom
Het basaalcelcarcinoom ontstaat in keratinocyten van de epidermis. Er worden vier histologische groeitypes onderscheiden: nodulairnodulair, superficieelsuperficieel, sprieterigsprieterig en micronodulairmicronodulair. Het basaalcelcarcinoom is de meestvoorkomende vorm van huidkanker en de incidentie ervan is de afgelopen decennia van alle vormen het sterkst toegenomen. De voor leeftijdsopbouw gestandaardiseerde incidentie is sinds 1973 bijna verviervoudigd naar 1,4 per 1000 personen per jaar in 2015. Naar schatting krijgt een op de vijf Nederlanders in zijn leven een of meerdere basaalcelcarcinomen. De gemiddelde leeftijd waarop patiënten een eerste basaalcelcarcinoom krijgen is 65 jaar. Het kan voorkomen op iedere leeftijd, maar vooral vanaf het dertigste levensjaar neemt de incidentie ervan toe. Er zijn geen belangrijke verschillen in incidentie tussen mannen en vrouwen.9 Een half jaar na een eerste basaalcelcarcinoom wordt bij een op de tien patiënten een tweede basaalcelcarcinoom aangetroffen. Het cumulatieve vijfjaarsrisico op een tweede basaalcelcarcinoom is 30 tot 40%. Het risico op andere vormen van huidkanker is ongeveer met een factor drie verhoogd.7
Het basaalcelcarcinoom metastaseert vrijwel nooit (naar schatting bij 0,03% van de patiënten), maar kan door zijn invasieve groei grote lokale destructie van aangrenzende weefsels veroorzaken. Het risico op recidieven wordt bepaald door prognostische factoren; onder andere het histologische groeitype en de lokalisatie van het basaalcelcarcinoom [tabel 1]. Lokalisatie in de H-zone [afbeelding 1] geeft een verhoogd risico op infiltratieve groei vanwege de daar aanwezige embryonale splijtlijnen. In aanwezigheid van een of meer hoogrisicokenmerken moet een basaalcelcarcinoom agressiever behandeld worden dan zonder aanwezigheid hiervan. Zonder deze factoren is sprake van een laag (bij lokalisatie op de romp) of gemiddeld (overige lokalisaties) risico op recidieven.11
Tabel1Basaalcelcarcinoom: kenmerken die gepaard gaan met een verhoogd risico op recidievenOpen tabel
| Lokalisatie | H-zone: ogen, oren, lippen, neus, nasolabiale plooi [afbeelding 1] |
|---|---|
| Grootte | ? 2 cm |
| Eerdere therapie | recidieftumor (op dezelfde plaats) |
| Histologisch groeitype | sprieterig, micronodulair |
Ziekte van Bowen
De ziekte van Bowen is de in situ vorm van het plaveiselcelcarcinoom. De prevalentie is niet bekend.9 Over het natuurlijk beloop en het risico op maligne ontaarding van de ziekte van Bowen tot een plaveiselcelcarcinoom is ook weinig bekend.10 Men vermoedt dat de ziekte van Bowen ≥ 2 cm of een recidief een hoger risico geven op maligne ontaarding en daarom worden ze beschouwd als hoogrisicofactoren voor de ziekte van Bowen.11
Plaveiselcelcarcinoom
Net als het basaalcelcarcinoom ontstaat het plaveiselcelcarcinoom in de keratinocyten van de epidermis. De incidentie van het plaveiselcelcarcinoom is de laatste 25 jaar verdubbeld naar 0,32 per 1000 patiënten per jaar in 2015. Voor mannen is de incidentie verdubbeld tot 0,40 per 1000 mannen per jaar; voor vrouwen is de incidentie verviervoudigd tot 0,25 per 1000 vrouwen per jaar. De gemiddelde leeftijd waarop patiënten een eerste plaveiselcelcarcinoom krijgen is 74 jaar. Het plaveiselcelcarcinoom komt vrijwel nooit voor bij patiënten jonger dan 45 jaar.9 Een plaveiselcelcarcinoom kan zich ontwikkelen in een actinische keratose of de ziekte van Bowen, maar kan ook de novo ontstaan. Het risico op een plaveiselcelcarcinoom stijgt door blootstelling aan ioniserende straling, arsenicum, na PUVA-behandeling, in chronische wonden, littekens, brandwonden, ulcera of fistels en bij HPV-infectie.12 Ook roken verhoogt het risico op een plaveiselcelcarcinoom.13
Na een plaveiselcelcarcinoom is het cumulatieve vijfjaarsrisico op een tweede plaveiselcel- of basaalcelcarcinoom ongeveer 35 tot 40%.7
De prognose van het plaveiselcelcarcinoom hangt af van het stadium van de tumor. Dit wordt onder andere bepaald door de grootte en dikte van de tumor, eventuele doorgroei in omliggende weefsels en eventuele metastasering (naar regionale lymfklieren en op afstand).14 Gemiddeld treedt metastasering van een plaveiselcelcarcinoom op bij ongeveer 2% van de patiënten, gemiddeld twee jaar na de initiële behandeling. Meestal gaat het daarbij om metastasering naar regionale lymfklieren. De tienjaarsoverleving is 91%.15
Kerato-acanthoom
Het kerato-acanthoom is een huidtumor met centrale hoornprop, die moeilijk te onderscheiden is van een goed gedifferentieerd plaveiselcelcarcinoom. Daarom wordt het qua diagnostiek, verwijzing en follow-up beschouwd als een plaveiselcelcarcinoom.16
Cornu cutaneum
Het cornu cutaneumcornu cutaneum is een hoornpilaar die zich kan ontwikkelen in een actinische keratose of plaveiselcelcarcinoom, maar ook in een verruca seborrhoica of seborroïsch eczeem. De huisarts beoordeelt wat de onderliggende huidafwijking is en bepaalt op basis daarvan het verdere beleid.
Atypische/dysplastische naevus
De atypische naevus wordt, hoewel benigne, gezien als marker van een verhoogd melanoomrisico en is daarom in deze standaard ingedeeld onder de premaligne afwijkingen.17 Aangetoond is dat de aanwezigheid van vijf of meer atypische naevi het risico op een melanoom met een factor zes doet toenemen.18 Het risico dat uit een atypische naevus een melanoom ontstaat, is onbekend, maar wordt geacht dermate laag te zijn dat preventieve excisie van atypische naevi niet wordt aanbevolen. De meeste melanomen lijken de novo te ontstaan.
De diagnose atypische naevus wordt klinisch gesteld (zie Diagnostiek).
Als bij histopathologisch onderzoek van een naevus atypie (dysplasie) vastgesteld wordt, spreekt men van een dysplastische naevus.
Lentigo maligna
De lentigo maligna is de meestvoorkomende vorm van het in situ melanoom. In 2013 was de incidentie 0,38 per 1000 patiënten per jaar. De mediane leeftijd waarop de diagnose werd gesteld, was 71 jaar.9 Het cumulatieve tienjaarsrisico voor patiënten met een lentigo maligna op een (lentigo maligna) melanoom is 1,0% voor mannen en 1,6% voor vrouwen.10
Melanoom
Het melanoom ontstaat in pigmentcellen (melanocyten) van de huid. Er wordt onderscheid gemaakt tussen superficieel spreidende, nodulaire, lentigo maligna en acrolentigineuze melanomen. De incidentie is in Nederland de laatste 25 jaar ruim verdubbeld naar 0,29 per 1000 personen per jaar in 2015. Het melanoom kan op iedere leeftijd voorkomen, maar vanaf het dertigste levensjaar neemt de incidentie ervan toe. Tot de leeftijd van 60 jaar komen melanomen aanzienlijk vaker voor bij vrouwen dan bij mannen. Boven de 60 jaar is de incidentie bij mannen hoger.9 Patiënten uit families met het familiair melanoom of het ‘familiar atypical multiple mole melanoma syndrome’ (FAMMM-syndroom) (voorheen bekend als het dysplastisch naevussyndroom) hebben ten gevolge van genmutaties een sterk verhoogd risico op een melanoom (het lifetime-risico loopt op tot 70%). In deze families is ook de incidentie van pancreastumoren verhoogd. Ook de aanwezigheid van congenitale naevi groter dan 20 cm doorsnede (op volwassen leeftijd), honderd of meer moedervlekken en vijf of meer atypische naevi vormen een risicofactor voor het krijgen van een melanoom.18
De prognose van het melanoom hangt af van het stadium van de tumor. Dit wordt onder andere bepaald door de dikte van de tumor (BreslowdikteBreslowdikte), mitoseactiviteit en het bestaan van ulceratie of metastasering.19 Gemiddeld is de tienjaarsoverleving na een melanoom 83%. Een melanoom met Breslowdikte ≤ 1 mm leidt gemiddeld niet tot een verminderde vijfjaarsoverleving. De prognose van een melanoom is, bij gelijke Breslowdikte, voor vrouwen jonger dan 60 jaar beter dan bij mannen, daarna voor beide geslachten gelijk.20
Patiënten met een donkere huidskleur
Bij personen met een donkere huidskleur in Nederland is de incidentie van huidkanker niet bekend. Aangenomen wordt dat naarmate het huidtype donkerder is, huidkanker zeldzamer is.
Blootstelling aan zonlicht speelt bij deze patiënten waarschijnlijk een kleinere rol, aangezien huidkanker bij hen vaker op niet aan zon blootgestelde huiddelen voorkomt, zoals onder de voetzolen, op bovenbenen en bij de anus. Basaalcelcarcinomen zijn bij patiënten met een donkere huidskleur in de helft van de gevallen gepigmenteerd tegenover 5% bij patiënten met een lichte huidskleur. Andere verschillen met patiënten met een lichte huidskleur zijn dat plaveiselcelcarcinomen relatief vaker voorkomen dan basaalcelcarcinomen, en dat het merendeel van de melanomen van het acrolentigineuze type is. De prognose voor het plaveiselcelcarcinoom en het melanoom is bij patiënten met een donkere huidskleur minder gunstig dan bij patiënten met een lichtere huidskleur. Dit komt waarschijnlijk doordat zowel artsen als patiënten zich minder bewust zijn van het risico op maligne huidafwijkingen en zij daardoor deze huidafwijkingen in een later stadium herkennen.21
Richtlijnen diagnostiek
De diagnostiek staat samengevat in [stroomschema 1].
Anamnese
Vraag naar:
-
de duur van het bestaan van de huidafwijking; eventuele veranderingen sinds het ontstaan (groei, vorm, kleur);
-
klachten, zoals jeuk, pijn en bloeden.
Besteed bij zowel de anamnese als het lichamelijk onderzoek aandacht aan het inschatten van het risico van de patiënt op huidkanker [kader 1].
Kader 1 Inschatting risico op huidkanker (anamnese en lichamelijk onderzoek)
Vraag naar:
-
blootstelling aan de zon in het verleden: hobby’s of werkzaamheden in de buitenlucht, langdurig of regelmatig verblijf in de tropen, zonnebaden, gebruik van zonnebanken;
-
zonverbranding in het verleden: leeftijd, frequentie, blaren en locatie daarvan;
-
voorgeschiedenis huidkanker;
-
immuundeficiëntie (bijvoorbeeld het gebruik van immunosuppressieve medicatie)
-
rookgedrag (nu en in het verleden);
-
familieanamnese melanoom (vraag bij bevestigend antwoord bij wie en of er ook pancreastumoren voorkomen).
Beoordeel:
-
het huidtype. Het lichtste type is type 1. Dit houdt in: lichte huid, sproeten, rossig tot lichtblond haar, lichte kleur ogen, snel verbrandend, bijna niet bruinend. Het donkerste type is type 6. Dit betreft negroïde patiënten;6
-
of er sprake is van actinische schade, zoals rimpels (gezicht, decolleté), telean-giëctasieën en gehyper- of hypopigmenteerde maculae.
Het risico op een (pre)maligne huidafwijking is het grootst bij oudere patiënten met een licht huidtype, reeds aanwezige actinische schade/keratose of behandeling in het verleden vanwege een vorm van huidkanker of actinische keratose (zie Achtergrond).
Lichamelijk onderzoek
Stap 1
Bepaal aan de hand van de kleur en het oppervlak tot welke groep differentiaaldiagnoses de huidafwijking behoort:22
-
huidkleurige afwijking met een glad oppervlak: zie bijlage [tabel 2]; met keratotisch/schilferend oppervlak: zie bijlage [tabel 3];
-
niet-huidkleurige afwijking met een glad oppervlak: zie bjilage [tabel 4]; met een keratotisch/schilferend oppervlak: zie bijlage [tabel 5].
Stap 2
Vergelijk de huidafwijking voor verdere differentiatie aan de hand van de volledige PROVOKE-kenmerken met de huidafwijkingen in de relevante tabel.
PROVOKEPROVOKE staat voor:
P:plaats/lokalisatie
R: rangschikking (bij multipele huidafwijkingen, hier meestal niet relevant)
O1: omvang/afmetingen
V:vorm
O2:oppervlak/omtrek: glad/keratotisch/squameus/papillomateus, scherpte van begrenzing
K:kleur
E:efflorescentie: plaque, macula, ulcus, papel, nodu(lu)s)
Bij diagnose à vue: verifieer de diagnose aan de hand van de relevante tabel.
Facultatief: beoordeel de huidafwijking met de dermatoscoop [kader 2].
Kader 2 Dermatoscopie (facultatief)
Dermatoscopie kan bij deskundig gebruik helpen om benigne van maligne huidafwijkingen te onderscheiden.25
Gebruik van een dermatoscoop in de huisartsenpraktijk is facultatief. Voorwaarde is dat de huisarts voor het gebruik van de dermatoscoop geschoold is en in de dagelijkse praktijk voldoende ervaring kan opbouwen en onderhouden.
Stap 2a (bij moedervlekken/naevi)
Bepaal bij huidafwijkingen waarbij op basis van stap 2 sprake lijkt te zijn van een moedervlek met behulp van het ABCDE-acroniem en het ‘ugly duckling sign’ in hoeverre kenmerken van een melanoom aanwezig zijn. Ga ook na of sprake is van een atypische naevus.
ABCDE-acroniemABCDE-acroniem
Dit staat voor:
-
Asymmetrie
-
Begrenzing (wisselend scherp/onscherp)
-
Color (niet-egale kleur, dit kan ook wit, blauw of rood zijn)
-
Diameter (≥ 6 mm)
-
Evolutie (verandering/ groei)
‘Ugly duckling signugly duckling sign’
Ga na of en in welke mate de moedervlek afwijkt van overige moedervlekken bij dezelfde patiënt. Bij een duidelijk verschil (positief ‘ugly duckling sign’) kan een vermoeden ontstaan van een melanoom.
Harde afkappunten om onderscheid te maken tussen onschuldige moedervlekken en melanomen zijn niet te geven, aangezien zowel het ABCDE-acroniem als het ‘ugly duckling sign’ niet is gevalideerd in de huisartsenpraktijk.23
Atypische naevi
Men noemt een naevus atypisch als er sprake is van een maculeuze of vlakke naevus met drie of meer kenmerken van atypie: asymmetrie, onscherpe begrenzing, niet-egale maar wel uitsluitend bruine kleur, diameter ≥ 5 mm, rondom erytheem. Maak bij vermoeden van een atypische naevus een foto van de huidafwijking en herbeoordeel de patiënt na zes tot twaalf weken. Pas als ook dan ook geen aanwijzingen bestaan voor een melanoom, kan de waarschijnlijkheidsdiagnose atypische naevus gesteld worden.24
Stap 3
Stel een waarschijnlijkheidsdiagnose en eventueel differentiaaldiagnose en betrek hierin de inschatting van het risico op huidkanker bij de betreffende patiënt [kader 1].
Stap 4
Inspecteer bij een verdachte huidafwijking de volledige huid. Denk hierbij ook aan voetzolen, handpalmen en de huid tussen de vingers en tenen. Een enigszins pragmatische aanpak, bijvoorbeeld ten aanzien van de genitaliën, is hierbij acceptabel. Het doel is te beoordelen of er nog meer verdachte huidafwijkingen bestaan, wat bijvoorbeeld gevolgen kan hebben voor het verwijsbeleid (zie Verwijzing en consultatie). De beschadiging van de huid door de zon beperkt zich immers niet tot de actuele verdachte huidafwijking, maar beslaat een uitgebreider huidgebied.7 Het ‘ugly duckling sign’ kan hier ook van nut zijn (zie stap 2a).
Aanvullend onderzoek
Verricht bij een vermoeden van een (pre)-maligne huidafwijking histopathologisch onderzoekhistopathologisch onderzoek, afhankelijk van de vermoedelijke aandoening door middel van een stansbiopt of diagnostische excisie [kader 3], tenzij sprake is van:
-
een verwijsindicatie of reden om te verwijzen op basis van overige overwegingen (zie Verwijzing en consultatie);
-
een sterk vermoeden van een actinische keratose (klinische diagnose volstaat);
-
een sterk vermoeden van een atypische naevus (klinische diagnose volstaat).
Kader 3 Aanbevelingen histopathologisch onderzoek bij een vermoeden van een (pre)maligne huidafwijking
Algemeen
-
fotografeer de verdachte huidafwijking vooraf, zodat een eventueel later betrokken dermatoloog de uitgangssituatie kan beoordelen;
-
voorkom verknijpingsartefacten en plaats het pincet niet op de huidafwijking;
-
bewaar het weefsel in formaline (minimaal zeven keer het volume van het weefsel).
Aanvullend onderzoek moedervlek
-
verricht een diagnostische excisie met een excisiemarge van 2 mm, tot in de subcutis;26
-
excideer in de richting van het regionale lymfklierstation (dit is niet altijd in de richting van de huidlijnen);
-
excideer in de lengterichting van de extremiteit;
-
markeer door middel van een hechting het proximale deel van het verwijderde weefsel.
Aanvullend onderzoek overige verdachte huidafwijkingen
-
neem een stansbiopt met een minimale doorsnede van 3 mm (bij biopten vanaf 4 mm is hechten met hechtdraad, weefsellijm of hechtpleister nodig);27
-
neem biopten in het deel van de huidafwijking met de meest typerende kenmerken;
-
bij een cornu cutaneum: knip eerst de hoornpilaar af en neem dan een biopt van de onderliggende huidafwijking.
Geen schaafbiopt
Het nemen van een schaafbiopt bij een verdachte huidafwijking wordt afgeraden, omdat hiermee alleen histopathologisch onderzoek mogelijk is van het op de huid gelegen deel van de afwijking en er geen mededelingen te doen zijn over doorgroei in de diepere lagen van de huid.
Geen therapeutische excisie zonder voorafgaand aanvullend onderzoek
Het verrichten van een therapeutische (in opzet radicale) excisie van een verdachte huidafwijking, zonder voorafgaand histopathologisch onderzoek, wordt afgeraden. Dit geldt ook voor het nemen van een grotere maat stansbiopt met therapeutische excisie als doel. De histopathologische diagnose is namelijk bepalend voor het beleid ten aanzien van therapeutische excisie (aanbevolen excisiemarge), eventuele niet-chirurgische behandelingsopties en de indicatie om te verwijzen.
Excisie zonder histopathologische diagnose kan leiden tot overbehandeling (onnodige excisie bij benigne huidafwijkingen of bij niet-chirurgische behandelingsopties, excisie met te grote marges, met als gevolg grotere littekens dan noodzakelijk en een risico op wondinfectie) of onderbehandeling (excisie met te kleine marge en/of niet-radicale excisie, waarna alsnog (re-)excisie met de juiste marge moet plaatsvinden, of ten onrechte niet verwijzen van patiënten).37
NB: radicaliteit is met stansbiopten niet te beoordelen.
Informatie bij PA-aanvraag
Stuur bij de PA-aanvraag de volgende informatie mee:28
-
anamnestische gegevens: sinds wanneer opgemerkt, recente verandering, verschijnselen zoals jeuk of bloeden, afmetingen;
-
klinische diagnose en differentiaaldiagnose;
-
sterkte van vermoeden van (pre)maligne aandoening;
-
aard van de ingreep;
-
bij excisie de excisiemarge;
-
(schematische) tekening met plaats van laesie gemarkeerd;
-
vraagstelling.
Interpretatie PA-uitslag
Neem bij twijfel of onduidelijkheid over de PA-uitslag contact op met de dermatoloog of patholoog of verwijs (zie Verwijzing en consultatie).
Teledermatologieteledermatologie wordt bij een vermoeden van een (pre)maligne huidafwijking niet aanbevolen.29
Evaluatie
Bepaal of sprake is van:
-
actinische keratose;
-
atypische naevus (klinische diagnose, verwijsindicatie bij ≥ vijf);
-
basaalcelcarcinoom, hoogrisico (verwijsindicatie):
-
lokalisatie in de H-zone [afbeelding 1], en/of
-
diameter ≥ 2 cm, en/of
-
een recidief, en/of
-
histopathologisch micronodulair of sprieterig groeitype30
-
-
basaalcelcarcinoom zonder hoogrisicokenmerken; maak voor het beleid onderscheid tussen:
-
nodulair groeitype
-
superficieel groeitype
-
-
ziekte van Bowen, hoogrisico (verwijsindicatie):
-
diameter ≥ 2 cm, en/of
-
recidief
-
-
ziekte van Bowen zonder hoogrisicokenmerken
-
plaveiselcelcarcinoom (verwijsindicatie)
-
kerato-acanthoom (verwijsindicatie)
-
dysplastische naevus (histopathologische diagnose, verwijsindicatie)
-
melanoom of lentigo maligna (verwijsindicatie, beoordeling melanoom door de dermatoloog binnen twee werkdagen)
Richtlijnen beleid
Het beleid is samengevat in [stroomschema 2].
Voorlichting en bespreken behandelingsopties
Algemeen
Geef de volgende voorlichting en adviezen:
-
overmatige blootstelling aan zonlicht en zonverbranding zijn de belangrijkste oorzaken van premaligne en maligne huidafwijkingen;
-
het risico om in de toekomst meer premaligne of maligne huidafwijkingen te krijgen is aanzienlijk verhoogd;
-
beperk blootstelling van de huid aan de zon en gebruik een zonnebrandcrème met minimaal beschermingsfactor 30 en een dagcrème met beschermingsfactor 15;
-
inspecteer elke drie tot zes maanden de volledige huid en consulteer de huisarts bij verandering van een huidafwijking (geef de patiënt daartoe instructie conform de instructie op www.thuisarts.nl).31
Bied voorlichtingsmateriaal aan en verwijs naar de informatie op www.thuisarts.nl. De informatie op Thuisarts.nl is gebaseerd op deze NHG Standaard.
Actinische keratose
Leg de patiënt naast de algemene voorlichting het volgende uit:
-
actinische keratose is goedaardig, maar kan zich ontwikkelen tot huidkanker (een plaveiselcelcarcinoom);
-
het risico hierop is klein (< 1% per laesie per jaar), maar naarmate er meer en uitgebreidere laesies zijn, neemt het risico waarschijnlijk aanzienlijk toe;
-
om die reden bestaat bij meerdere (arbitrair > vijf) laesies, grotere laesies (arbitrair > 1 cm) of actinische veldveranderingen een voorkeur om te behandelen;
-
bij enkele kleine solitaire laesies op een voor de patiënt makkelijk controleerbare lokalisatie is te overwegen behandeling achterwege te laten;
-
actinische keratose kan ook spontaan verdwijnen, maar recidiveert vervolgens vaak.
Bespreek de wens of noodzaak voor behandeling op basis van het aantal, de grootte en de uitgebreidheid van de laesies, en de hinder die de patiënt ervan ondervindt (pijn, jeuk, cosmetische hinder). Maak een keuze tussen de behandelingsopties aan de hand van [tabel 6].32,33 Zie voor verwijsindicaties en behandelingsmogelijkheden in de tweede lijn Verwijzing en consultatie. Zie voor aanbevelingen voor de uitvoering van de behandelingen [kader 4]. Benadruk indien behandeling achterwege wordt gelaten het belang van het periodieke zelfonderzoek van de laesie(s) en de overige huid (zie Richtlijnen beleid, Voorlichting en bespreken behandelingsopties, Algemeen).
Tabel6Behandelingsopties actinische keratoseOpen tabel
| 5-fluorouracilcrème | Cryotherapie | |
|---|---|---|
| Geschikt voor | multipele laesies (maximaal 500 cm2), maar kan ook bij solitaire laesiescontra-indicatie: zwangerschap of lactatie | enkele solitaire (arbitrair ? vijf) laesies |
| Inhoud behandeling | 5-fluorouracilcrème (een chemotherapeuticum) wordt dagelijks twee keer aangebracht gedurende vier weken | de laesies worden tijdens een consult twee keer aangestipt (bevroren) met vloeibare stikstof |
| Effectiviteit | genezing bij ongeveer 60% van de patiënten | genezing bij ongeveer 40% van de patiënten |
| Bijwerkingen | bij iedereen treden (heftige) lokale reacties op van de actinisch beschadigde huid: erytheem, erosie, crustae, ulcera, jeuk, zwelling (genezing duurt enkele weken)op onderbenen bij ouderen risico op vertraagde wondgenezing (ulcus cruris)cosmetisch storend litteken | pijn (vooral tijdens het aanstippen)blaarvormingop onderbenen bij ouderen risico op vertraagde wondgenezing (ulcus cruris)cosmetisch storend littekenvooral bij donkere huidskleur risico op hypo- of hyperpigmentatie of keloïdvorming |
| Aandachtspunten | het effect is afhankelijk van therapietrouwde omvang van de actinisch beschadigde huid kan groter zijn dan met het blote oog waar te nemen is, waardoor de heftige huidreacties optreden in een groter gebied dan verwachtanticonceptieve maatregelen zijn noodzakelijk bij mannen en vrouwen in de vruchtbare levensfase tijdens en tot drie maanden na gebruik | werkwijze met wattenstaaf is niet te standaardiseren (effect daarom sterk afhankelijk van behandelaar) |
Kader 4 Uitvoering behandelingen actinische keratose, en basaalcelcarcinoom en ziekte van Bowen, beide zonder hoogrisicokenmerken
Cryotherapie
Alleen vloeibare stikstof is effectief, methodes met dimethylether niet. Vloeibare stikstof in de vorm van spray verdient mogelijk de voorkeur boven de open methode met wattenstaafjes, omdat deze laatste methode moeilijker te standaardiseren is. Voor zowel de spray als de open methode gelden de volgende aanbevelingen:
-
bevries tot de gehele laesie en 1 tot 2 mm om de huidafwijking een halo vormen;
-
laat de laesie ontdooien (de halo verdwijnt) en herhaal de eerste stap tijdens dezelfde sessie.
Chirurgische excisie
Voor basaalcelcarcinomen zonder hoogrisicokenmerken is de aanbevolen excisiemarge 3 tot 4 mm. Voor de ziekte van Bowen geldt een excisiemarge van 3 tot 5 mm.37 Stuur het verwijderde weefsel op voor histopathologisch onderzoek (zie de paragraaf Diagnostiek, Aanvullend onderzoek voor aanbevelingen).
5-Fluorouracilcrème
Bij keuze voor lokale medicamenteuze behandeling bij actinische keratose en superficiële basaalcelcarcinomen en de ziekte van Bowen gaat de voorkeur uit naar 5-fluorouracilcrème.33
Voor de toepassing van 5-fluorouracilcrème gelden de volgende aanbevelingen:
-
geef 5-fluorouracilcrème 50 mg/g, tweemaal daags dun aanbrengen op de te behandelen plekken. Bij multipele laesies kan de crème op een huidgebied aangebracht worden, waarbij het geen bezwaar is als ook stukjes gezonde huid meebehandeld worden (maximaal te behandelen huidoppervlak 500 cm2);
-
leg de patiënt uit dat deze crème een vorm van lokale chemotherapie is, en dat het mede daarom van belang is bepaalde voorzorgsmaatregelen in acht te nemen:
-
goed de handen wassen na het aanbrengen van de crème;
-
contact tussen de crème en derden vermijden (vermijd het aanraken van anderen of objecten met de behandelde oppervlakken; dit is vooral relevant indien de crème op de handen wordt aangebracht);
-
contact tussen de crème en ogen en slijmvliezen vermijden;
-
-
adviseer de patiënt daarnaast:
-
het behandelde gebied niet te bedekken met pleister of verband;
-
de crème niet in combinatie met andere huidmiddelen te gebruiken, tenzij de behandelend arts anders adviseert;
-
de behandelde huid met kleding of pet te beschermen tegen de zon;
-
-
overweeg voorafgaand aan de behandeling curettage van keratotische plaques, bijvoorbeeld met een mesje;
-
behandel gedurende vier weken (bij actinische keratose eventueel korter als de huid eerder erosief is);
-
informeer de patiënt over te verwachten lokale effecten, inherent aan de werking van de crème (erytheem, erosie, crustae, ulcera, jeuk, zwelling), bij voorkeur met plaatjes [www.huidziekten.nl/folders/nederlands/efudix.htm];
-
plan vanwege de lokale effecten de behandeling zorgvuldig (het herstel van de huid duurt ongeveer tot drie weken na het beëindigen van de behandeling);
-
behandel eventueel na met een vette indifferente crème, zoals vaselinecetomacrogolcrème.
Controleer de patiënt tijdens de behandeling na twee weken en besteed daarbij aandacht aan therapietrouw en bijwerkingen. Controleer ook als de patiënt met actinische keratose vanwege erosie van de huid eerder dan na vier weken wil stoppen met de behandeling.
Basaalcelcarcinoom zonder hoogrisicokenmerken (histopathologisch bevestigd)
Leg de patiënt naast de algemene voorlichting het volgende uit:
-
het basaalcelcarcinoom is de meestvoorkomende vorm van huidkanker;
-
het basaalcelcarcinoom zaait niet uit, maar kan wel onderhuids doorgroeien en aanzienlijke lokale schade veroorzaken;
-
de kans op een tweede basaalcelcarcinoom binnen drie jaar is ongeveer 30 tot 40%.
Nodulair basaalcelcarcinoom
Bespreek met de patiënt met een nodulair basaalcelcarcinoom zonder hoogrisicokenmerken dat therapeutische excisie met een marge van 3 tot 4 mm de aangewezen behandeling is [kader 4].35 Deze methode is het meest effectief en biedt de mogelijkheid om histopathologisch te controleren of de behandeling radicaal is geweest.35 Zie voor verwijsindicaties Verwijzing en consultatie.
Superficieel basaalcelcarcinoom
Bespreek met de patiënt met een superficieel basaalcelcarcinoom zonder hoogrisicokenmerken dat naast therapeutische excisie ook een niet-chirurgische behandeling te overwegen is, zoals behandeling met 5-fluorouracilcrème of cryotherapie. Bespreek deze behandelingsopties met de patiënt aan de hand van de gegevens in [tabel 7].33,35 Zie voor verwijsindicaties en behandelingsmogelijkheden in de tweede lijn Verwijzing en consultatie. Zie voor aanbevelingen voor de uitvoering van de behandelingen [kader 4].
Ziekte van Bowen zonder hoogrisicokenmerken (histopathologisch bevestigd)
Leg de patiënt naast de algemene voorlichting uit dat de ziekte van Bowen geen huidkanker is, maar zich wel kan ontwikkelen tot een plaveiselcelcarcinoom. Daarom is behandeling noodzakelijk. Indien er geen hoogrisicofactoren zijn, is behandeling in de huisartsenpraktijk mogelijk.
Bespreek dat chirurgische excisie waarschijnlijk de meest effectieve behandeling is, hoewel bewijs hiervoor ontbreekt.36 Op basis van patiëntkenmerken of patiëntvoorkeur kan een andere behandeling overwogen worden, zoals cryotherapie of 5-fluorouracilcrème. Bespreek deze behandelingsopties met de patiënt aan de hand van de gegevens in [tabel 7].33,36 Zie voor verwijsindicaties en behandelingsmogelijkheden in de tweede lijn Verwijzing en consultatie. Zie voor aanbevelingen voor de uitvoering van de behandelingen [kader 4].
Tabel7Behandelingsopties superficieel basaalcelcarcinoom en ziekte van Bowen, beide zonder hoogrisicokenmerkenOpen tabel
| Chirurgische excisie | 5-fluorouracilcrème | Cryotherapie | |
|---|---|---|---|
| Geschikt voor | alle in titel tabel genoemde aandoeningen | idem, maximaal 500 cm2 contra-indicatie: zwangerschap of lactatie | tumoren ? 5 mm waarbij de patiënt het behandelingsresultaat goed kan controleren |
| Inhoud behandeling | de tumor wordt weggesneden met een marge van ongeveer 3 tot 5 mm, daarna wordt de wond gehechthet weggesneden weefsel wordt opgestuurd voor histopathologisch onderzoek | 5-fluorouracilcrème (een chemotherapeuticum) wordt dagelijks twee keer aangebracht gedurende vier wekenna drie maanden wordt het effect beoordeeld | de laesies worden tijdens een consult twee keer aangestipt (bevroren) met vloeibare stikstofna drie maanden wordt het effect beoordeeld |
| Effectiviteit* | 94 tot 98% genezing | niet bekend | |
| Kans op recidieven* | 2 tot 17% na drie tot tien jaar | 80% cumulatieve genezing na een jaar (complete respons én tumorvrij na een jaar) | ongeveer 13% na een jaar en 39% na twee jaar (na ogenschijnlijk initieel complete respons na behandeling) |
| Bijwerkingen | complicaties, zoals wondinfectiecosmetisch storend litteken (volgens artsen bij 30 tot 80% goed eindresultaat, volgens patiënten bij 80% goed eindresultaat)op onderbenen bij ouderen risico op vertraagde wondgenezing (ulcus cruris) | bij iedereen treden (heftige) lokale reacties op van de aangedane huid: erytheem, erosie, crustae, ulcera, jeuk, zwelling (genezing duurt enkele weken)cosmetisch storend litteken (risico mogelijk kleiner dan na chirurgische excisie; volgens artsen bij 60% goed eindresultaat)op onderbenen bij ouderen risico op vertraagde wondgenezing (ulcus cruris) | pijn (vooral tijdens het aanstippen)blaarvormingcosmetisch storend litteken (volgens patiënten bij 50% goed eindresultaat)vooral bij donkere huidskleur risico op hypo- of hyperpigmentatie of keloïdvormingop onderbenen bij ouderen risico op vertraagde wondgenezing (ulcus cruris) |
| Aandachtspunten | het effect is afhankelijk van therapietrouwanticonceptieve maatregelen zijn noodzakelijk bij mannen en vrouwen in de vruchtbare levensfase tijdens en tot drie maanden na het gebruik | werkwijze met wattenstaaf is niet te standaardiseren (effect daarom sterk afhankelijk van behandelaar) |
* De gegevens over effectiviteit en recidiefkans hebben betrekking op het superficiële basaalcelcarcinoom zonder hoogrisicokenmerken. Er zijn geen soortgelijke gegevens over de ziekte van Bowen beschikbaar.
Atypische naevus
Leg de patiënt naast de algemene voorlichting uit dat:
-
de atypische naevus een goedaardige naevus is, maar wel wordt gezien als aanwijzing voor het bestaan van een algemeen verhoogd risico op een melanoom;
-
het preventief verwijderen van atypische naevi niet wordt aanbevolen, omdat de kans dat een melanoom ontstaat uit een atypische naevus klein is;17
-
alleen het periodiek inspecteren van de huid door de patiënt aan te bevelen is (zie Voorlichting en bespreken behandelingsopties, Algemeen).
Niet-medicamenteuze en medicamenteuze behandeling
Zie [kader 4] voor aanbevelingen voor de uitvoering van de (niet-)medicamenteuze behandelingsopties bij actinische keratose en basaalcelcarcinoom en ziekte van Bowen, beide zonder hoogrisicokenmerken.
Controles
Actinische keratose
Controleer de patiënt na drie maanden met het doel om het behandelingsresultaat te evalueren. Bij incomplete respons:
-
na cryotherapie: overweeg het eenmalig herhalen van cryotherapie of alsnog behandeling met 5-fluorouracilcrème, of verwijs;
-
na 5-fluorouracilcrème, ondanks goede therapietrouw: verwijs (zie Verwijzing en consultatie);
-
verricht bij patiënten die niet verwezen worden, voorafgaand aan het herhalen van cryotherapie of behandelen met 5-fluorouracilcrème, alsnog een stansbiopt ter bevestiging van de diagnose.
Bij complete respons is verdere controle niet noodzakelijk. Benadruk nogmaals het belang van periodieke zelfcontrole (zie Beleid, Voorlichting en bespreken behandelingsopties).38
Basaalcelcarcinoom en ziekte van Bowen (beide zonder hoogrisicokenmerken)
Bespreek na therapeutische excisie de PA-uitslag in een vervolgconsult (eventueel telefonisch). Indien de huidafwijking irradicaal verwijderd is: verwijs voor re-excisie (zie Verwijzing en consultatie).
Controleer de patiënt drie maanden na niet-chirurgische behandeling (5-fluorouracilcrème, cryotherapie) en evalueer het behandelingsresultaat. Bij onvolledige respons: verwijs, mede vanwege het risico van sampling error in het stansbiopt. Mogelijk is er toch sprake van een hoogrisico basaalcelcarcinoom of bij de ziekte van Bowen van een invasieve component (zie Verwijzing en consultatie).
Bij complete respons of na radicale therapeutische excisie is verdere controle niet noodzakelijk. Benadruk nogmaals het belang van periodieke zelfcontrole (zie Beleid, Voorlichting en bespreken behandelingsopties).38
Hoogrisico basaalcelcarcinoom/hoogrisico ziekte van Bowen/plaveiselcelcarcinoom/melanoom
Het is vanwege het ontbreken van onderzoek niet mogelijk om aanbevelingen te doen over de rol van de huisarts bij de controle en follow-up van patiënten na behandeling in de tweede lijn vanwege een melanoom, plaveiselcelcarcinoom (inclusief het kerato-acanthoom), hoogrisico basaalcelcarcinoom of hoogrisico ziekte van Bowen.38
Verwijzing en consultatie
Verwijs voor diagnostiek en/of behandeling naar de dermatoloog bij:39,40
-
een sterk vermoeden van, of reeds histopathologisch vastgesteld:
-
basaalcelcarcinoom, hoogrisico (diameter > 2 cm, en/of lokalisatie in de H-zone [afbeelding 1] en/of een recidief, en/of histopathologisch micronodulair of sprieterig groeitype;30
-
Reacties
Er zijn nog geen reacties.